Quando a una donna viene pianificato un cesareo, i loro conoscenti e familiari di solito si rallegrano. Molte persone pensano che il cesareo sia sempre più sicuro, e che né la madre né il bambino correranno alcun rischio, e che sia il tipo di parto meno pericoloso. Inoltre, pensano che sapere esattamente quando nascerà il bambino sia un grande vantaggio, poiché aiuta a organizzare meglio i programmi familiari e lavorativi e riduce l'incertezza... Tuttavia, se non ci sono indicazioni mediche, questa situazione è molto lontana dalla realtà.
Lo scopo di questo articolo è fornire informazioni aggiornate e affidabili sul cesareo e sul parto vaginale, spiegare cosa sono, i loro rischi e benefici, indicare quando il cesareo è necessario e in quali situazioni si può tentare il parto vaginale. Inoltre, esamineremo l'impatto del tipo di parto sul recupero fisico della madre e del bambino, sull'allattamento, sul legame e sulla vita futura. Queste informazioni non sostituiscono mai la valutazione del tuo infermiere o ginecologo, poiché dovrebbero guidarti e aiutarti a determinare quale opzione sia più sicura per la tua situazione.
Che cos'è il cesareo?
Il cesareo può essere completamente necessario, ma comporta tutti i rischi di qualsiasi grande intervento chirurgico addominale. Pertanto, non bisogna sottovalutare l'uso del cesareo e non considerarlo semplicemente un'opzione innocua perché è pianificabile o per evitare il travaglio.
Il cesareo è un intervento chirurgico maggiore. È necessario aprire la cavità addominale e quella uterina per rimuovere il bambino e la placenta. Quindi, è un'operazione che richiede una sala operatoria, anestesia, una sala di recupero, alcuni giorni di ricovero ospedaliero e un'équipe professionale (ginecologo, anestesista, infermiere, pediatra o neonatologo), come altre chirurgie addominali.
Oggi l'anestesia più comunemente utilizzata è l'anestesia regionale (epidurale o spinale), che consente alla madre di rimanere sveglia e consapevole durante il parto. Solo in determinate situazioni si ricorre all'anestesia generale (ad esempio, in situazioni di emergenza o in caso di controindicazioni all'anestesia regionale), in questi casi la donna non può vivere consapevolmente il momento del parto.
La procedura dura generalmente 30-60 minuti, ma il tempo totale in sala operatoria può essere un po' più lungo a causa dei preparativi e del monitoraggio immediatamente dopo. Tuttavia, sebbene l'intervento chirurgico sia rapido, il recupero completo può richiedere alcune settimane e richiede cure per prevenire complicazioni come infezioni, trombosi o aderenze.
Contrariamente alla credenza che il bambino “soffra di meno”, è importante capire che il cesareo comporta anche rischi per il neonato: possibili problemi respiratori per non passare attraverso il canale del parto, difficoltà ad adattarsi al mondo esterno o un inizio dell'allattamento più complesso se la madre soffre o è assonnata.
Quanto è comune il cesareo?
Il cesareo è uno degli interventi chirurgici più comuni al mondo e i dati di diverse organizzazioni internazionali mostrano che la sua frequenza continua ad aumentare, soprattutto nei paesi sviluppati.
Nei paesi con più risorse, il tasso di parto cesareo è ben al di sopra dei numeri ragionevoli (secondo molte fonti, questo tasso è di circa 20-22%), mentre nelle regioni con meno risorse sanitarie, questo tasso a volte non raggiunge nemmeno il 2%. Questa variazione indica che in alcune aree i cesarei vengono eseguiti in modo eccessivo, mentre in altre non vengono eseguiti quando sono realmente necessari.
La comunità sanitaria internazionale ha indicato per decenni un tasso di cesareo tra il 10% e il 15% come un intervallo ottimale. Tassi superiori a questo non mostrano un ulteriore miglioramento nella sopravvivenza di madri e neonati, suggerendo che molte interventi vengono effettuati senza una chiara indicazione medica.
Negli ultimi rapporti, l'Organizzazione Mondiale della Sanità sottolinea la necessità di personalizzare ogni situazione e di effettuare solo i cesarei necessari. In altre parole, non raccomanda esplicitamente ai sistemi sanitari di stabilire obiettivi numerici rigidi, ma evidenzia l'importanza di evitare i cesarei per comodità, paura del dolore o motivi non medici.
Secondo la Dr.ssa Marleen Temmerman, ex Direttrice del Dipartimento di Ricerca Sanitaria e Salute Riproduttiva dell'Organizzazione Mondiale della Sanità:
“Sottolinea il valore del cesareo nel salvare la vita di madri e neonati. È anche importante garantire che il cesareo sia offerto a tutte le donne che ne hanno bisogno, piuttosto che concentrarsi solo sul raggiungimento di un certo tasso.”
Situazione nel nostro paese
Il tasso di cesareo nel nostro paese è aumentato in quasi tutte le province e ciò si basa su vari studi del Ministero della Salute e delle associazioni scientifiche. Anche se i dati precisi vengono aggiornati nel tempo, la tendenza generale è chiara: i cesarei sono più comuni di quanto raccomandato dalle organizzazioni internazionali.
Uno studio del Ministero della Salute che analizza il periodo 2001-2011 ha rivelato che i cesarei hanno mostrato un aumento costante nella maggior parte delle province. Altre analisi (ad esempio, i dati del 2012) mostrano che il tasso totale è di circa 20% al meglio. In quel periodo solo la Regione Basca, con 15,1%, si avvicinava alle raccomandazioni dell'Organizzazione Mondiale della Sanità, mentre altre regioni, come la Comunità Valenciana al 30% e Estremadura, Catalogna o Castiglia e León con oltre il 27%.
È anche importante sapere che ci sono differenze significative tra i tassi nei centri pubblici e privati. In tutte le province, i tassi nei centri privati sono molto più alti rispetto a quelli pubblici. Questo è legato a fattori organizzativi (pianificabilità delle attività), fattori culturali e talvolta all'influenza dell'idea che il cesareo sia più “controllabile” o confortevole per alcuni professionisti o donne.
Parallelamente, molti ospedali stanno promuovendo progetti di parto umano o parto rispettoso; questi progetti mirano a ridurre gli interventi non necessari, promuovere il parto vaginale quando è sicuro e offrire alle famiglie una migliore esperienza emotiva. In questo approccio, si cerca di combinare la sicurezza dell'assistenza ospedaliera rispettando al massimo i desideri della madre e la fisiologia del parto.
Parto vaginale: cosa comporta e quali vantaggi ha?
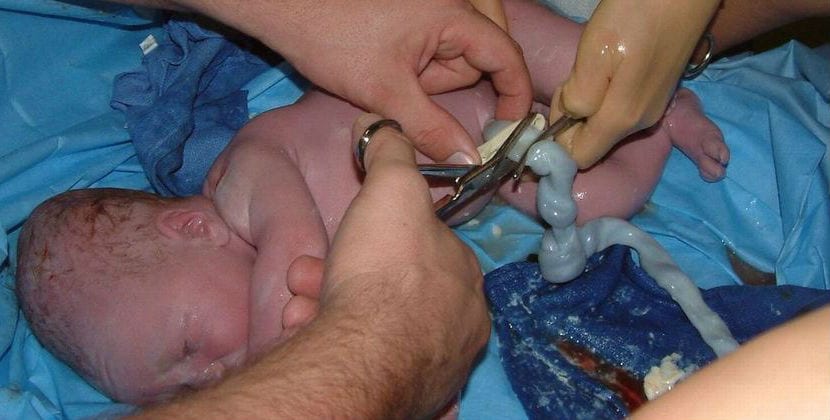
Quando parliamo di parto vaginale o parto naturale, ci riferiamo al fatto che il bambino nasce attraverso il canale del parto, ovvero dalla vagina della madre. Questo può avvenire senza farmaci, ma anche con analgesia (ad esempio, epidurale); in entrambi i casi, il canale del parto è vaginale.
È importante fare una distinzione tra parto vaginale e parto naturale senza farmaci. Un parto può essere vaginale, ma può includere interventi come epidurale, ossitocina o strumenti. “Parto naturale” si riferisce generalmente a un parto che avviene con il minor intervento medico possibile; le posizioni libere, il movimento e il rispetto dei tempi della donna sono prioritari.
Durante il parto, la cervice si dilata progressivamente grazie alle contrazioni uterine e ai movimenti del bambino. Queste contrazioni sono descritte da molte donne come molto intense e sono responsabili del caratteristico dolore del parto, ma hanno anche una funzione fondamentale per la madre e il bambino.
Il parto vaginale può essere un'esperienza molto arricchente perché la donna è consapevole e parte attiva nel parto. In molti centri, è consentito avere un importante sostenitore durante l'intero processo, il che migliora l'esperienza del parto offrendo supporto emotivo continuo.
Rispetto al parto cesareo, il parto vaginale è generalmente associato a una guarigione fisica più rapida e a meno complicazioni chirurgiche, ovviamente se non ci sono situazioni a rischio o interventi eccessivi. La donna può solitamente alzarsi e camminare dopo poche ore, il che facilita la cura del bambino e l'inizio precoce dell'allattamento.
È anche importante conoscere alcuni possibili svantaggi del parto vaginale; questi includono strappi perineali o la necessità di episiotomia in alcuni casi, rischio di incontinenza urinaria post-partum o disfunzione sessuale. Queste complicazioni si verificano meno frequentemente quando si rispettano i tempi del parto, si evita la manovra di spinta guidata e si utilizzano tecniche protettive perineali.
Quando è necessario il cesareo? Quali vantaggi può avere?
Devono essere valutati i rischi e i benefici sia per la madre che per il bambino. Il cesareo può essere pianificato in anticipo, ma può anche essere eseguito in caso di emergenza durante il parto.
Si ricorre all'intervento chirurgico quando i rischi del parto vaginale superano quelli del cesareo. La decisione spetta al team medico, ma è sempre consigliabile fornire alla donna informazioni chiare e comprensibili, in modo che possa partecipare al processo decisionale.
Le motivazioni per effettuare un cesareo sono varie:
- Malattie della madre o del bambino che impediscono il parto vaginale (alcune gravi malattie cardiache, determinati problemi neurologici, infezioni attive nel canale del parto, gravi malformazioni fetali, ecc.).
- Posizioni del bambino nell'utero (ad esempio, posizioni laterali o posizioni podaliche che non soddisfano i criteri per un parto podalico sicuro) possono rendere impossibile il parto vaginale.
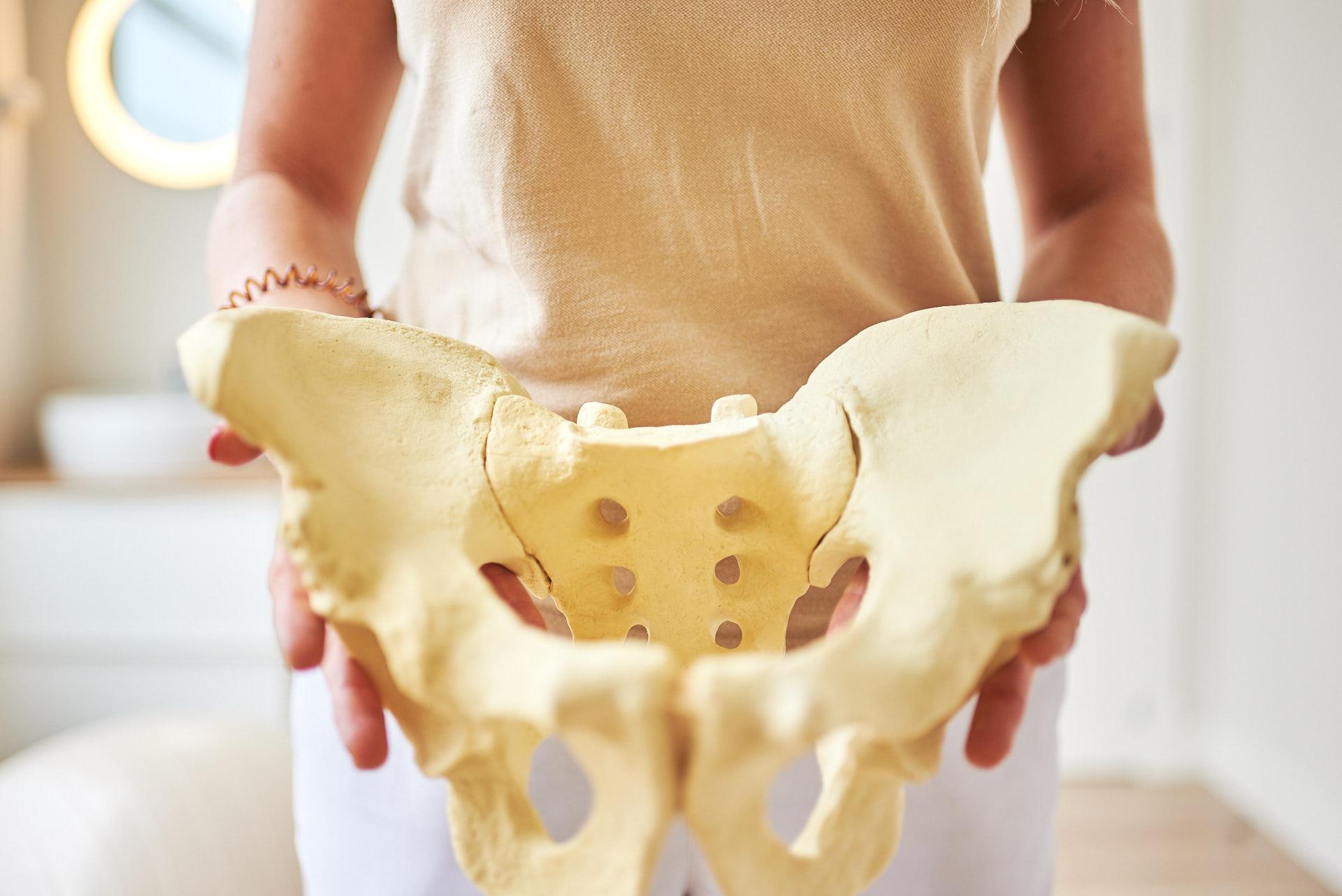
- Ostruzioni del canale del parto, come la placenta previa che copre l'apertura interna della cervice, grandi fibromi che occludono il canale del parto o significative malformazioni pelviche.
- Gravidanze multiple e posizioni dei bambini che impediscono il parto vaginale o altri fattori di rischio.
- Emergenze durante il parto che mettono a rischio la vita della madre o del bambino, come grave sofferenza fetale, distacco della placenta o prolasso del cordone ombelicale.
- Parti che non progrediscono. Il parto inizia normalmente, ma a un certo punto l'espansione si ferma o la discesa del bambino non progredisce e una volta esaurite tutte le opzioni sicure, non è possibile progredire.
- Disproporzione pelvica-cranica. La madre può raggiungere la piena dilatazione, ma la testa del bambino non può posizionarsi correttamente nel bacino.
A seconda della situazione e della causa, si parla di diversi tipi di cesareo:
- Cesareo elettivo o programmato: raccomandato prima dell'inizio del parto, a causa di una patologia materna o fetale nota (placenta previa, posizione podalica non idonea per la versione, due cesarei precedenti, alcune malformazioni fetali, determinate gravidanze multiple, ecc.). In questo caso, il momento del parto è generalmente pianificato per ridurre al minimo i rischi.
- Cesareo raccomandato durante il parto: raccomandato in caso di cambiamenti durante il processo di parto che non progrediscono adeguatamente o in caso di arresto dell'espansione o della discesa, disproporzione cranica-pelvica o arresto del parto. La decisione viene presa valutando le condizioni della madre e del bambino e verificando che le misure adottate per garantire il progresso del parto siano inefficaci.
- Cesareo d'emergenza: eseguito quando c'è una grave condizione che mette immediatamente a rischio la vita della madre o del bambino, come un'emorragia massiccia, grave sofferenza fetale o prolasso del cordone ombelicale. In questi casi, si mira a agire rapidamente per prevenire danni gravi.
Il principale vantaggio del cesareo è garantire la salute della madre e del bambino; questo è valido nei casi in cui il parto vaginale non è sicuro. In determinate situazioni, il cesareo può ridurre la mortalità e la morbidità post-partum, specialmente quando è effettuato per motivi medici ben definiti.
Tuttavia, devono essere valutati anche gli svantaggi: infezioni, emorragie, complicazioni anestetiche, danni agli organi vicini, trombosi, rischio maggiore in future gravidanze (placenta previa, placenta accreta, rischio di rottura uterina) e un processo di recupero più lento e doloroso rispetto al parto vaginale.
È importante ricordare che, senza un'indicazione medica, il cesareo comporta più rischi rispetto al parto vaginale e causa un processo di recupero più lento. Pertanto, non dovrebbe essere scelto solo per paura del dolore o per motivi di tempistica; dovrebbero essere valutate alternative come l'analgesia epidurale, la preparazione al parto o il supporto continuo.
La cosa migliore è personalizzare ogni situazione e determinare l'opzione migliore per ogni momento. Avere già subito un cesareo non significa che il tuo secondo parto debba necessariamente essere un cesareo. In molti casi, se la cicatrice uterina precedente e le condizioni attuali della gravidanza lo consentono, è possibile tentare un parto vaginale dopo cesareo (noto come VBAC); questo deve avvenire in un centro in grado di gestire eventuali emergenze, poiché il rischio di rottura uterina, seppur piccolo, deve essere monitorato.
Il cesareo può essere prevenuto?
Alcune indicazioni per il cesareo possono essere prevenute adottando misure preventive durante la gravidanza e rendendo il parto il più fisiologico possibile. Un chiaro esempio è la mancanza della posizione adeguata del bambino nell'utero verso la fine della gravidanza.
Per queste situazioni, può essere eseguita una manovra nota come versione esterna. La versione esterna è una manovra relativamente semplice, eseguita da mani esperte; qui si mira a portare il bambino in posizione cefalica applicando una leggera pressione e massaggio sull'addome della madre.
Inoltre, il Ministero della Salute ha preparato un Piano di Parto e Nascita per prevenire interventi non necessari durante il parto; tali strategie fanno parte di un approccio chiamato parto rispettoso o umano, in cui si mira a garantire che la donna svolga un ruolo attivo, riducendo le procedure non necessarie e mantenendo il ritmo naturale del parto finché è sicuro.
Alcune misure che possono aiutare a ridurre i cesarei non necessari includono:
- Fornire informazioni e supporto durante la gravidanza, riducendo paure e credenze errate, chiarendo cosa ci si può aspettare dal parto e quali risorse analgesiche sono disponibili.
- Rispettare i tempi fisiologici del parto, evitando di accelerare artificialmente il processo senza una ragione valida e permettendo che l'espansione proceda al proprio ritmo quando madre e bambino stanno bene.
- Fornire libertà di movimento e scelta della posizione durante la dilatazione e la spinta, il che incoraggia il discesa del bambino e riduce la percezione del dolore.
- Offrire metodi di sollievo dal dolore (alternative non farmacologiche come epidurale, acqua calda, massaggi, palle da parto, tecniche di respirazione) e chiarire che ciò non comporta automaticamente un maggior bisogno di interventi.
- Monitorare il bambino in modo appropriato, ma evitando interventi medici eccessivi, agendo con monitoraggio continuo o intermittente in base alla situazione di rischio per identificare problemi reali.
In questo contesto, il parto rispettoso diventa particolarmente importante. Questo approccio mira a creare un ambiente che rispetti i desideri e le necessità della madre, aumentando la sua autonomia nel prendere decisioni informate (posizione, accompagnatori, gestione del dolore) e monitorando attentamente il benessere del bambino. Si incoraggia il contatto pelle a pelle immediato, il taglio ritardato del cordone ombelicale e l'inizio precoce dell'allattamento, mentre si riducono gli interventi non necessari.
Vantaggi del processo di parto e del parto vaginale
Il processo di parto è un insieme di contrazioni uterine, dilatazione del collo dell'utero e movimenti del bambino per uscire. Sebbene questo processo possa essere difficile e spesso doloroso, offre importanti benefici per entrambe le parti.
- Le contrazioni aiutano a maturare i polmoni del bambino, facilitando il passaggio all'aria espellendo il liquido nei polmoni; in questo modo, richiede meno aiuto respiratorio durante il parto.
- È una parte fondamentale dell'esperienza materna, la madre è generalmente sveglia, può vedere la nascita del suo bambino e, in molti casi, tenerlo subito tra le braccia; questo aumenta il legame e il senso di realizzazione personale.
- Riduce il rischio di emorragia materna significativa, quando il parto procede normalmente e si controlla correttamente l'espulsione della placenta, rispetto alla chirurgia addominale.
- La "discesa del latte" inizia prima e aiuta a stabilire l'allattamento; questo avviene grazie al contatto precoce della pelle, alla suzione precoce del bambino e alle onde ormonali del parto.
- L'ossitocina rilasciata durante il parto aiuta la madre a prepararsi emotivamente e a legarsi con il bambino; questo influisce anche sul comportamento di cura e protezione post-parto.
- Riduce il rischio di infezione, poiché non vengono effettuati tagli nell'addome o nell'utero e non vengono posizionati punti interni.
- Evita i rischi specifici di una grande chirurgia, come trombosi, lesioni agli organi vicini, complicazioni da anestesia, aderenze interne o problemi di guarigione.
- Il parto vaginale è un processo fisiologico, quindi la guarigione è generalmente più rapida. La maggior parte delle donne può alzarsi e camminare poco dopo il parto e prendersi cura del proprio bambino, facilitando così la cura del neonato e riducendo la dipendenza dall'aiuto esterno.
- Nei bambini nati per via vaginale si osserva un rischio inferiore di asma e alcune allergie; questo è correlato alla colonizzazione batterica e a una migliore maturazione del sistema immunitario durante il passaggio attraverso il canale del parto.
- Le endorfine rilasciate durante il parto aiutano la madre a rilassarsi dopo il parto, migliorano il suo umore e rendono più facile affrontare le prime ore e giorni trascorsi con il neonato in modo più sereno.
Emotivamente, molte donne descrivono il parto vaginale come un esperienza potenziante, anche se può essere difficile o richiedere alcune interventi. Altre possono viverlo con paura o ansia; per questo, è molto importante fornire sostegno rispettoso, informazioni e supporto psicologico se necessario, permettendo anche di valutare le esperienze post-parto.
In ogni caso, sia nel parto vaginale che nel cesareo, l'obiettivo principale deve sempre essere lo stesso: proteggere la salute fisica ed emotiva della madre e del bambino, scegliendo il percorso di parto più sicuro in base alle circostanze. Stabilire un buon dialogo con il vostro team sanitario, conoscere le vostre opzioni e, se lo desiderate, preparare un piano di parto flessibile può aiutarvi a sentirvi più sicuri e a partecipare attivamente alle decisioni; se qualcosa cambia, il team interverrà per proteggere la vostra salute e quella del vostro bambino. Il cesareo e il parto vaginale non sono assolutamente "parti migliori o peggiori", ma strumenti diversi per diverse situazioni cliniche; un cesareo salva vite quando è un'indicazione medica e, quando tutto va bene, promuovere il parto vaginale di solito offre maggiori benefici e meno rischi a breve e lungo termine.


































Commenti
(9 Commenti)