Lorsqu'une césarienne est prévue pour une femme, ses connaissances et sa famille se réjouissent généralement. Beaucoup de gens pensent que la césarienne est toujours plus sûre, que ni la mère ni le bébé ne seront confrontés à aucun risque et que c'est le type d'accouchement le moins dangereux. Ils estiment également que savoir exactement quand le bébé va naître est un grand avantage, car cela aide à mieux organiser les programmes familiaux et professionnels et réduit l'incertitude... Cependant, si aucune indication médicale n'existe, cette situation est très éloignée de la réalité.
Le but de cet article est de fournir des informations actuelles et fiables sur la césarienne et l'accouchement vaginal, d'expliquer ce que chacun est, ses risques et ses avantages, de préciser quand la césarienne est nécessaire et dans quelles situations l'accouchement vaginal peut être tenté. Nous examinerons également l'impact du type d'accouchement sur la récupération physique de la mère et du bébé, l'allaitement, le lien affectif et la vie future. Ces informations ne remplacent jamais l'évaluation de votre infirmière ou de votre gynécologue, car ils doivent vous guider et vous aider à déterminer quelle option est la plus sûre pour votre situation.
Qu'est-ce qu'une césarienne ?
Une césarienne peut être complètement nécessaire, mais elle comporte tous les risques de toute grande chirurgie abdominale. Par conséquent, il ne faut pas prendre à la légère l'utilisation de la césarienne et ne pas la considérer comme une option innocente simplement parce qu'elle est planifiable ou qu'elle évite les douleurs de l'accouchement.
La césarienne est une intervention chirurgicale majeure. Il est nécessaire d'ouvrir l'abdomen et la cavité utérine pour retirer le bébé et le placenta. C'est-à-dire que c'est une opération qui nécessite une salle d'opération, une anesthésie, une salle de réveil, plusieurs jours d'hospitalisation et une équipe professionnelle (gynécologue, anesthésiste, infirmière, pédiatre ou néonatologiste), comme d'autres chirurgies abdominales.
De nos jours, l'anesthésie la plus couramment utilisée est l'anesthésie régionale (épidurale ou spinale), ce qui permet à la mère de rester éveillée et consciente pendant l'accouchement. L'anesthésie générale n'est utilisée que dans certaines situations (par exemple, en cas d'urgences très graves ou de contre-indications à l'anesthésie régionale), dans ces cas, la femme ne peut pas vivre le moment de l'accouchement de manière consciente.
La procédure dure généralement 30 à 60 minutes, mais le temps total passé en salle d'opération peut être un peu plus long en raison des préparatifs et de la surveillance immédiate après. Cependant, bien que l'intervention chirurgicale soit rapide, la récupération complète peut prendre plusieurs semaines et nécessite des soins pour prévenir des complications telles que des infections, des thromboses ou des adhérences.
Contrairement à la croyance selon laquelle le bébé « souffre moins », il est important de comprendre que la césarienne comporte également des risques pour le nouveau-né : problèmes respiratoires possibles en raison de ne pas passer par le canal de naissance, difficultés d'adaptation au monde extérieur ou un début d'allaitement plus complexe si la mère souffre ou est somnolente.
Quelle est la prévalence de la césarienne ?
La césarienne est l'une des interventions chirurgicales les plus courantes dans le monde et les données de différentes organisations internationales montrent qu'elle continue d'augmenter, notamment dans les pays développés.
Dans les pays disposant de plus de ressources, le taux de naissances par césarienne est bien au-dessus des chiffres raisonnables (selon de nombreuses sources, ce taux est d'environ 20-22%), tandis que dans les régions avec moins de ressources de santé, ce taux atteint parfois à peine 2%. Cette variation montre que dans certains endroits, les césariennes sont pratiquées de manière excessive, tandis que dans d'autres, elles ne sont pas réalisées lorsque cela est réellement nécessaire.
La communauté internationale de la santé indique depuis des décennies que le taux de césarienne optimal se situe entre 10 % et 15 %. Au-delà de ce taux, il n'y a pas d'amélioration supplémentaire de la survie des mères et des bébés, ce qui suggère que de nombreuses interventions sont réalisées sans indication médicale précise.
Dans les derniers rapports, l'Organisation mondiale de la santé souligne la nécessité de personnaliser chaque situation et de ne réaliser que les césariennes nécessaires. Cela signifie qu'elle ne recommande pas explicitement aux systèmes de santé de fixer des objectifs numériques rigides, mais souligne l'importance d'éviter les césariennes pour des raisons de confort, de peur de la douleur ou d'autres raisons non médicales.
Selon le Dr Marleen Temmerman, ancienne directrice du Département de recherche en santé et de santé reproductive de l'Organisation mondiale de la santé :
“Elle souligne la valeur de la césarienne pour sauver la vie des mères et des nouveau-nés. Il est également important de garantir que la césarienne soit accessible à toutes les femmes qui en ont besoin, plutôt que de se concentrer uniquement sur l'obtention d'un certain taux.”
La situation dans notre pays
Le taux de césarienne dans notre pays a augmenté dans presque toutes les provinces, et cela repose sur diverses études menées par le ministère de la Santé et des associations scientifiques. Bien que les données précises soient mises à jour au fil du temps, la tendance générale est claire : les césariennes sont plus fréquentes que ce que recommandent les organisations internationales.
Une étude du ministère de la Santé analysant la période de 2001 à 2011 a révélé que les césariennes avaient montré une augmentation continue dans la plupart des provinces. D'autres analyses (par exemple, les données de 2012) montrent que le taux global est d'au mieux d'environ 20 %. À cette époque, seule la région basque se rapprochait des recommandations de l'Organisation mondiale de la santé avec 15,1 %, tandis que d'autres régions, comme la Communauté valencienne à 30 % et l'Extrême-Doubs, la Catalogne ou la Castille-et-León à plus de 27 %.
Il est également important de savoir qu'il existe de grandes différences entre les taux dans les centres publics et privés. Dans toutes les provinces, les taux dans les centres privés sont beaucoup plus élevés que dans les centres publics. Cela est lié à des facteurs organisationnels (planification des activités), des facteurs culturels et parfois à l'influence de l'idée que la césarienne est plus “contrôlable” ou confortable pour certains professionnels ou femmes.
Parallèlement, de nombreux hôpitaux promeuvent des projets de naissance humanisée ou respectueuse; ces projets visent à réduire les interventions inutiles, à encourager l'accouchement vaginal lorsque cela est sûr et à offrir une meilleure expérience émotionnelle aux familles. Dans cette approche, la sécurité des soins hospitaliers est tentée d'être combinée avec le respect maximal des souhaits de la mère et de la physiologie de l'accouchement.
Accouchement vaginal : que comprend-il et quels sont ses avantages ?
Lorsque nous parlons d'accouchement vaginal ou d'accouchement naturel, cela signifie que le bébé naît par le canal de naissance, c'est-à-dire le vagin de la mère. Cela peut être un accouchement sans médicaments, mais aussi avec une analgésie (par exemple, péridurale); dans les deux cas, le chemin de naissance est vaginal.
Il est important de faire la distinction entre l'accouchement vaginal et l'accouchement naturel sans médicaments. Un accouchement peut être vaginal, mais peut inclure des interventions telles que la péridurale, l'ocytocine ou des instruments. “L'accouchement naturel” fait généralement référence à un accouchement qui se déroule avec le moins d'interventions médicales possible ; les positions libres, le mouvement et le respect des temps de la femme sont prioritaires.
Lors de l'accouchement, le col de l'utérus s'élargit progressivement grâce aux contractions utérines et aux mouvements du bébé. Ces contractions sont souvent décrites comme très intenses par de nombreuses femmes et sont responsables de la douleur caractéristique de l'accouchement, mais elles ont également une fonction essentielle pour la mère et le bébé.
Un accouchement vaginal peut être une expérience très enrichissante car la femme est consciente et participe activement à l'accouchement. Dans de nombreux centres, il est permis d'avoir un soutien important tout au long du processus, ce qui améliore l'expérience d'accouchement en offrant un soutien émotionnel continu.
Comparé à la césarienne, l'accouchement vaginal est généralement associé à une récupération physique plus rapide et à moins de complications chirurgicales, bien sûr, en l'absence de situations à risque ou d'interventions excessives. La femme peut généralement se lever et marcher dans les quelques heures qui suivent, ce qui facilite les soins du bébé et le début précoce de l'allaitement.
Il est également important de connaître certains inconvénients potentiels de l'accouchement vaginal; ceux-ci incluent des déchirures périnéales ou, dans certains cas, le besoin d'une épisiotomie, le risque d'incontinence urinaire postpartum ou de dysfonction sexuelle. Ces complications sont moins fréquentes lorsque le temps de l'accouchement est respecté, que l'on évite les manœuvres de poussée dirigée et que l'on utilise des techniques de protection du périnée.
Quand la césarienne est-elle nécessaire ? Quels avantages peut-elle avoir ?
Les risques et les bénéfices pour la mère et le bébé doivent être évalués. La césarienne peut être planifiée à l'avance ou réalisée en cas d'urgence pendant l'accouchement.
La césarienne est pratiquée lorsque les risques de l'accouchement vaginal sont supérieurs à ceux de la césarienne. La décision appartient à l'équipe médicale, mais il est toujours recommandé de fournir à la femme des informations aussi claires et compréhensibles que possible, afin qu'elle puisse participer au processus de décision.
Les raisons de pratiquer une césarienne sont variées :
- Maladies de la mère ou du bébé empêchant l'accouchement vaginal (certaines maladies cardiaques graves, certains problèmes neurologiques, infections actives dans le canal de naissance, malformations fœtales graves, etc.).
- Positions du bébé dans l'utérus (par exemple, des positions latérales ou des positions de siège ne répondant pas aux critères pour un accouchement par voie basse) peuvent rendre l'accouchement vaginal impossible.
- Obstructions du canal de naissance, telles que le placenta prævia qui couvre l'ouverture interne du col de l'utérus, de gros fibromes couvrant le canal de naissance ou des malformations pelviennes significatives.
- Grossesses multiples et positions des bébés empêchant l'accouchement vaginal ou d'autres facteurs de risque associés.
- Urgences pendant l'accouchement qui mettent en danger la vie de la mère ou du bébé, comme une détresse fœtale aiguë, le décollement du placenta ou la prolapsus du cordon ombilical.
- Accouchements qui ne progressent pas. L'accouchement commence normalement, mais à un certain moment, l'expansion s'arrête ou la descente du bébé ne progresse pas, et lorsque toutes les options sûres sont épuisées, il n'y a pas de progression possible.
- Disproportion céphalopelvienne. La mère peut atteindre une dilatation complète, mais la tête du bébé ne peut pas s'adapter correctement dans le pelvis.
Selon la situation et la raison, différents types de césarienne sont évoqués :
- Césarienne élective ou planifiée : recommandée avant le début du travail en raison d'une pathologie maternelle ou fœtale connue (placenta prævia, position de siège inadaptée pour la version, deux césariennes antérieures, certaines malformations fœtales, certaines grossesses multiples, etc.). Dans ce cas, le moment de l'accouchement est généralement planifié pour minimiser les risques.
- Césarienne recommandée pendant le travail : proposée dans les cas où le processus d'accouchement ne progresse pas correctement ou lorsque des changements tels que l'arrêt de la dilatation ou de la descente, la disproportion céphalopelvienne ou l'arrêt de l'accouchement se produisent. La décision est prise en évaluant l'état de la mère et du bébé et en vérifiant que les mesures prises pour faire progresser l'accouchement sont inefficaces.
- Césarienne d'urgence : réalisée lorsqu'il existe une situation grave mettant immédiatement en danger la vie de la mère ou du bébé, comme une hémorragie importante, une détresse fœtale intense ou la prolapsus du cordon ombilical. Dans ces cas, il est essentiel d'agir rapidement pour éviter des dommages graves.
Le plus grand avantage de la césarienne est de garantir la santé de la mère et du bébé ; cela est valable dans les cas où l'accouchement vaginal n'est pas sûr. Dans certaines situations, la césarienne peut réduire la mortalité et la morbidité post-partum, surtout lorsqu'elle est pratiquée pour des raisons médicales bien définies.
Cependant, les inconvénients doivent également être pris en compte : infections, saignements, complications anesthésiques, dommages aux organes voisins, thrombose, risque accru lors de futures grossesses (placenta prævia, accrétion placentaire, risque de rupture utérine) et un processus de guérison plus lent et douloureux par rapport à l'accouchement vaginal.
Sans indication médicale, il ne faut pas oublier que la césarienne comporte plus de risques que l'accouchement vaginal et entraîne un processus de guérison plus lent. Par conséquent, elle ne doit pas être choisie uniquement pour des raisons de peur de la douleur ou de convenance temporelle ; des alternatives comme l'analgésie péridurale, la préparation à l'accouchement ou le soutien continu doivent être envisagées.
Le plus approprié est de individualiser chaque situation et de déterminer la meilleure option à chaque instant. Avoir déjà subi une césarienne ne signifie pas que votre deuxième accouchement devra nécessairement être une césarienne. Dans de nombreux cas, si la cicatrice utérine précédente et les conditions de grossesse actuelles le permettent, il est possible d'essayer un accouchement vaginal après césarienne (AVAC) ; cela doit être réalisé dans un centre capable de gérer une éventuelle urgence, car le risque de rupture utérine, bien que faible, doit être surveillé.
La césarienne peut-elle être évitée ?
Certaines indications de césarienne peuvent être évitées en prenant des mesures préventives pendant la grossesse et en rendant l'accouchement aussi physiologique que possible. Un exemple clair est l'absence de position adéquate du bébé dans l'utérus à la fin de la grossesse.
Pour ces situations, une manœuvre connue sous le nom de version externe peut être effectuée. La version externe est une manœuvre relativement simple réalisée par des mains expertes ; ici, l'objectif est de faire passer le bébé en position tête en bas en appliquant une légère pression et un massage sur le ventre de la mère.
De plus, le Ministère de la Santé a élaboré un Plan de Naissance et d'Accouchement pour éviter les interventions inutiles pendant l'accouchement ; ces stratégies font partie de l'approche appelée accouchement respectueux ou humanisé, où il est visé que la femme joue un rôle actif, que les procédures inutiles soient réduites et que le rythme naturel de l'accouchement soit préservé tant qu'il est sûr.
Voici quelques mesures qui peuvent aider à réduire les césariennes inutiles :
- Fournir des informations et un soutien pendant la grossesse, réduire les peurs et les croyances erronées, expliquer clairement ce à quoi s'attendre lors de l'accouchement et quelles ressources d'analgésie sont disponibles.
- Respecter les temps physiologiques de l'accouchement, éviter d'accélérer artificiellement le processus sans raison valable et permettre à l'expansion de progresser à son propre rythme lorsque la mère et le bébé vont bien.
- Assurer la liberté de mouvement et le choix de position pendant la dilatation et la poussée, ce qui favorise la descente du bébé et réduit la perception de la douleur.
- Proposer des méthodes de soulagement de la douleur (alternatives non pharmacologiques telles que péridurale, eau chaude, massage, ballons de naissance, techniques de respiration) et préciser que cela ne nécessite pas automatiquement plus d'interventions.
- Surveiller le bébé de manière appropriée, mais en évitant les interventions médicales excessives, agir en fonction du risque avec une surveillance continue ou intermittente pour détecter les problèmes réels.
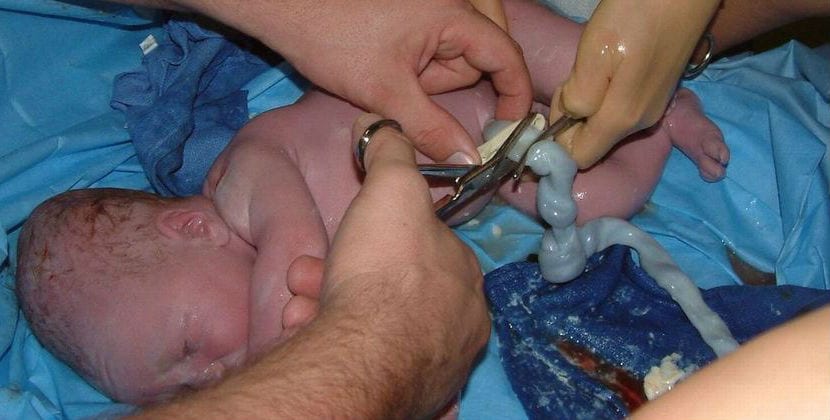
Dans ce contexte, l'accouchement respectueux prend une importance particulière. Cette approche vise à fournir un environnement où les souhaits et les besoins de la mère sont respectés, à accroître son autonomie dans la prise de décisions éclairées (position, accompagnants, gestion de la douleur) et à suivre de près le bien-être du bébé. Le contact peau à peau immédiat, le retard de la coupure du cordon ombilical et le début précoce de l'allaitement sont encouragés, tout en réduisant les interventions inutiles.
Avantages du processus de naissance et de l'accouchement vaginal
Le processus de naissance est un ensemble de contractions utérines, d'ouverture du col de l'utérus et des mouvements du bébé pour sortir. Bien que ce processus soit difficile et souvent douloureux, il offre des avantages importants pour les deux parties.
- Les contractions aident à la maturation des poumons du bébé, en expulsant le liquide de ses poumons et en facilitant la transition à la respiration; cela permet de nécessiter moins d'assistance respiratoire lors de la naissance.
- Fait partie intégrante de l'expérience maternelle, la mère est généralement éveillée, peut voir la naissance de son bébé et, dans de nombreux cas, peut le tenir immédiatement dans ses bras; cela renforce le lien et le sentiment de réussite personnelle.
- Réduit le risque de saignement maternel important, lorsque l'accouchement se déroule normalement et que vous contrôlez correctement la naissance du placenta, par rapport à la chirurgie abdominale.
- La montée de lait commence plus tôt et aide à établir l'allaitement; cela se produit grâce au contact précoce peau à peau, à la succion précoce du bébé et aux vagues hormonales de l'accouchement.
- L'ocytocine libérée pendant l'accouchement aide la mère à se préparer émotionnellement et à établir un lien avec le bébé; cela influence également le comportement de soin et de protection postnatal.
- Réduit le risque d'infection, car il n'y a pas de coupure dans l'abdomen ou l'utérus et aucune suture interne n'est placée.
- Évite les risques spécifiques d'une grande chirurgie, tels que la thrombose, les blessures aux organes adjacents, les complications d'anesthésie, les adhérences internes ou les problèmes de guérison.
- L'accouchement vaginal est un processus physiologique, donc la guérison est généralement plus rapide. La plupart des femmes peuvent se lever et marcher peu de temps après l'accouchement et s'occuper de leur bébé, ce qui facilite les soins au nouveau-né et les rend moins dépendantes d'une aide extérieure.
- Un risque plus faible d'asthme et de certaines allergies a été observé chez les bébés nés par voie vaginale; cela est lié à la colonisation bactérienne lors du passage par le canal de naissance et à une meilleure maturation du système immunitaire.
- Les endorphines libérées pendant l'accouchement aident la mère à se détendre après la naissance, améliorent son humeur et facilitent une approche plus calme des premières heures et journées passées avec le nouveau-né.
Sur le plan émotionnel, de nombreuses femmes décrivent l'accouchement vaginal comme une expérience renforçante, même si cela peut être difficile ou nécessiter certaines interventions. D'autres peuvent le vivre avec peur ou anxiété; c'est pourquoi il est très important de fournir un soutien respectueux, des informations et, si nécessaire, un soutien psychologique, tout en permettant d'évaluer les expériences postnatales.
Dans tous les cas, tant pour l'accouchement vaginal que pour la césarienne, l'objectif principal doit toujours être le même : protéger la santé physique et émotionnelle de la mère et du bébé, en choisissant la voie d'accouchement la plus sûre selon les circonstances. Établir un bon dialogue avec votre équipe de santé, connaître vos options et préparer, si vous le souhaitez, un plan de naissance flexible peut vous aider à vous sentir plus en sécurité et à participer activement aux décisions prises; si quelque chose change, l'équipe agira pour protéger votre santé et celle de votre enfant. La césarienne et l'accouchement vaginal ne sont pas des "naissances meilleures ou pires" au sens absolu, mais des outils différents pour des situations cliniques différentes; la césarienne sauve des vies lorsqu'elle est médicalement indiquée et, lorsque tout va bien, encourager l'accouchement vaginal offre généralement plus d'avantages et moins de risques à court et à long terme.

































Commentaires
(9 Commentaires)