Cuando se planea una cesárea para una mujer, sus conocidos y familiares generalmente se alegran. Muchas personas creen que la cesárea es siempre más segura, que tanto la madre como el bebé no enfrentarán ningún riesgo y que es el tipo de parto menos peligroso. También piensan que conocer exactamente cuándo nacerá el bebé es una gran ventaja, ya que ayuda a organizar mejor los programas familiares y laborales y reduce la incertidumbre... Sin embargo, si no hay una indicación médica, esta situación está muy lejos de la realidad.
El objetivo de este artículo es proporcionar información actual y confiable sobre la cesárea y el parto vaginal, explicar qué es cada uno, sus riesgos y beneficios, indicar cuándo es necesaria la cesárea y en qué situaciones se puede intentar el parto vaginal. También examinaremos el impacto del tipo de parto en la recuperación física de la madre y el bebé, la lactancia, el vínculo y la vida futura. Esta información nunca reemplaza la evaluación de su enfermera o ginecólogo, ya que ellos deben orientarle y ayudarle a determinar qué opción es más segura en su caso.
¿Qué es una cesárea?
La cesárea puede ser completamente necesaria, pero conlleva todos los riesgos de cualquier cirugía mayor abdominal. Por lo tanto, no se debe subestimar el uso de la cesárea ni considerarla como una opción inocente solo porque se puede planificar o porque evita el dolor del parto.
La cesárea es una intervención quirúrgica mayor. Se requiere abrir el abdomen y la cavidad uterina para extraer al bebé y la placenta. Es decir, es una operación que requiere un quirófano, anestesia, una sala de recuperación, varios días de hospitalización y un equipo profesional (ginecólogo, anestesista, enfermera, pediatra o neonatólogo), al igual que otras cirugías abdominales.
Hoy en día, la anestesia más comúnmente utilizada es la anestesia regional (epidural o espinal), lo que permite que la madre permanezca despierta y consciente durante el parto. Solo en ciertas situaciones se recurre a anestesia general (por ejemplo, en emergencias muy urgentes o contraindicaciones de la anestesia regional), en esos casos la mujer no puede experimentar conscientemente el momento del parto.
El procedimiento generalmente dura de 30 a 60 minutos, pero el tiempo total en el quirófano puede ser un poco más largo debido a los preparativos y la supervisión inmediata posterior. Sin embargo, aunque el procedimiento quirúrgico sea rápido, la recuperación completa puede tardar varias semanas y requiere cuidados para prevenir complicaciones como infecciones, trombosis o adherencias.
A pesar de la creencia de que el bebé “sufre menos”, es importante entender que la cesárea también tiene riesgos para el recién nacido: posibles problemas respiratorios por no pasar por el canal de parto, dificultades para adaptarse al mundo exterior o un inicio más complicado de la lactancia si la madre está sufriendo o somnolienta.
¿Qué tan común es la cesárea?
La cesárea es una de las intervenciones quirúrgicas más comunes en todo el mundo y los datos de diferentes organizaciones internacionales muestran que su frecuencia sigue aumentando, especialmente en los países desarrollados.
En países con más recursos, la tasa de partos por cesárea se encuentra muy por encima de las cifras consideradas razonables (según muchas fuentes, esta tasa es de aproximadamente 20-22%), mientras que en regiones con menos recursos de salud, esta tasa a veces no alcanza el 2%. Esta variación indica que en algunos lugares se realizan cesáreas en exceso, mientras que en otros no se realizan cuando realmente son necesarias.
La comunidad internacional de salud ha señalado durante décadas que la tasa de cesáreas entre el 10% y el 15% es un rango óptimo. En tasas superiores a este rango, no se observa una mejora adicional en la supervivencia de las madres y los bebés, lo que sugiere que muchas intervenciones se realizan sin una indicación médica clara.
En informes recientes, la Organización Mundial de la Salud enfatiza la necesidad de individualizar cada situación y realizar solo las cesáreas necesarias. Es decir, no recomienda claramente que los sistemas de salud establezcan objetivos numéricos estrictos, pero subraya la importancia de evitar cesáreas por comodidad, miedo al dolor o razones no médicas.
Según la Dra. Marleen Temmerman, exdirectora del Departamento de Investigación en Salud y Salud Reproductiva de la Organización Mundial de la Salud:
“Se enfatiza el valor de la cesárea en la salvación de vidas de madres y recién nacidos. También es importante garantizar que la cesárea esté disponible para todas las mujeres que la necesiten, en lugar de centrarse únicamente en alcanzar una tasa específica.”
La situación en nuestro país
La tasa de cesáreas en nuestro país ha aumentado en casi todas las provincias y esto se basa en diversos estudios del Ministerio de Salud y asociaciones científicas. Aunque los datos precisos se actualizan con el tiempo, la tendencia general es clara: las cesáreas son más comunes de lo que recomiendan las organizaciones internacionales.
Un estudio del Ministerio de Salud que analiza el período 2001-2011 ha revelado que en la mayoría de las provincias las cesáreas han mostrado un aumento constante. Otros análisis (por ejemplo, los datos de 2012) muestran que la tasa total está alrededor del 20% en el mejor de los casos. En ese momento, solo la Región del País Vasco se acercaba a las recomendaciones de la Organización Mundial de la Salud con un 15,1%, mientras que otras regiones, como la Comunidad Valenciana con un 30% y Extremadura, Cataluña o Castilla y León con tasas superiores al 27%.
Además, es importante saber que hay diferencias significativas en las tasas entre centros públicos y privados. Las tasas en centros privados en todas las provincias son mucho más altas que en los centros públicos. Esto está relacionado con factores organizativos (la planificabilidad de las actividades), factores culturales y, a veces, la influencia de ciertos profesionales o mujeres que consideran que la cesárea es más “controlable” o cómoda.
Paralelamente, muchos hospitales están promoviendo proyectos de parto humanizado o parto respetado; estos proyectos tienen como objetivo reducir intervenciones innecesarias, fomentar el parto vaginal cuando sea seguro y ofrecer a las familias una mejor experiencia emocional. En este enfoque, se intenta combinar la seguridad de la atención hospitalaria respetando al máximo los deseos de la madre y la fisiología del parto.
Parto vaginal: ¿qué implica y qué ventajas tiene?
Cuando hablamos de parto vaginal o parto natural, nos referimos al nacimiento del bebé a través del canal de parto, es decir, de la vagina de la madre. Esto puede ser un parto sin medicamentos, o puede incluir analgesia (por ejemplo, epidural); en ambos casos, el canal de parto es vaginal.
Es importante distinguir entre parto vaginal y parto natural sin medicamentos. Un parto puede ser vaginal, pero puede incluir intervenciones como epidural, oxitocina o instrumentos. “Parto natural” generalmente se refiere al parto que ocurre con la menor intervención médica posible; las posiciones libres, el movimiento y el respeto por los tiempos de la mujer son prioritarios.
Durante el parto, el cuello uterino se dilata cada vez más gracias a las contracciones uterinas y los movimientos del bebé. Estas contracciones son descritas por muchas mujeres como muy intensas y son responsables del dolor característico del parto, pero también cumplen una función fundamental para la madre y el bebé.
El parto vaginal puede ser una experiencia muy enriquecedora porque la mujer está consciente y participa activamente en el parto. En muchos centros, se permite la presencia de un importante apoyo durante todo el proceso, lo que mejora la experiencia del parto al ofrecer apoyo emocional continuo.
En comparación con la cesárea, el parto vaginal generalmente se asocia con una recuperación física más rápida y menos complicaciones quirúrgicas, siempre que no haya situaciones de riesgo o intervenciones excesivas. La mujer suele poder levantarse y caminar en pocas horas, lo que facilita el cuidado del bebé y el inicio temprano de la lactancia.
También es importante conocer algunas posibles desventajas del parto vaginal; entre ellas se encuentran desgarros perineales o la necesidad de episiotomía en algunos casos, así como el riesgo de incontinencia urinaria o disfunción sexual postparto. Estas complicaciones son menos comunes cuando se respeta el tiempo del parto, se evita la maniobra de empuje dirigida y se utilizan técnicas de protección perineal.
¿Cuándo es necesaria la cesárea? ¿Qué ventajas puede tener?
Se deben evaluar los riesgos y beneficios tanto para la madre como para el bebé. La cesárea puede ser planificada con antelación o realizarse en caso de una emergencia durante el parto.
Se recurre a la intervención quirúrgica cuando los riesgos del parto vaginal superan los riesgos de la cesárea. La decisión corresponde al equipo médico, pero siempre se recomienda ofrecer a la mujer información clara y comprensible para que pueda participar en el proceso de decisión.
Las razones para realizar una cesárea son diversas:
- Enfermedades que impiden el parto vaginal en la madre o el bebé (algunas enfermedades cardíacas graves, ciertos problemas neurológicos, infecciones activas en el canal de parto, malformaciones fetales graves, etc.).
- Las posiciones del bebé en el útero (por ejemplo, posiciones laterales o posiciones de nalgas que no cumplen con los criterios para un parto seguro) pueden hacer imposible el parto vaginal.
- Obstrucciones en el canal de parto, como placenta previa que cubre la abertura interna del cuello uterino, grandes miomas que bloquean el canal de parto o malformaciones pélvicas significativas.
- Embarazos múltiples y posiciones de los bebés que impiden el parto vaginal o otros factores de riesgo asociados.
- Emergencias durante el parto que ponen en peligro la vida de la madre o del bebé, como sufrimiento fetal agudo, desprendimiento de placenta o prolapso del cordón umbilical.
- Partos que no progresan. El parto comienza normalmente, pero en cierto punto la dilatación se detiene o el descenso del bebé no avanza y no se puede progresar una vez que se han agotado todas las opciones seguras.
- Desproporción pélvico-craneal. La madre puede alcanzar la dilatación completa, pero la cabeza del bebé no se coloca adecuadamente en la pelvis.
Dependiendo de la situación y la razón, se mencionan diferentes tipos de cesárea:
- Cesárea electiva o programada: se recomienda antes de que comience el parto, debido a una patología materna o fetal conocida (placenta previa, posición de nalgas no apta para versión, dos cesáreas previas, algunas malformaciones fetales, ciertos embarazos múltiples, etc.). En este caso, generalmente se planifica el momento del parto para minimizar los riesgos.
- Cesárea recomendada durante el parto: se sugiere en situaciones donde el proceso del parto no avanza adecuadamente o surgen cambios como detención de la dilatación o del descenso, desproporción cefalopélvica o detención del parto. La decisión se toma evaluando la condición de la madre y del bebé y verificando que las medidas tomadas para facilitar el progreso del parto no han sido efectivas.
- Cesárea de emergencia: se realiza cuando hay una situación grave que pone en peligro inmediato la vida de la madre o del bebé, como una hemorragia importante, sufrimiento fetal intenso o prolapso del cordón umbilical. En estos casos, se busca actuar rápidamente para prevenir daños graves.
La mayor ventaja de la cesárea es garantizar la salud de la madre y el bebé; esta situación es válida en casos donde el parto vaginal no es seguro. En ciertas circunstancias, la cesárea puede reducir la mortalidad y morbilidad postparto, especialmente cuando se realiza por razones médicas bien definidas.
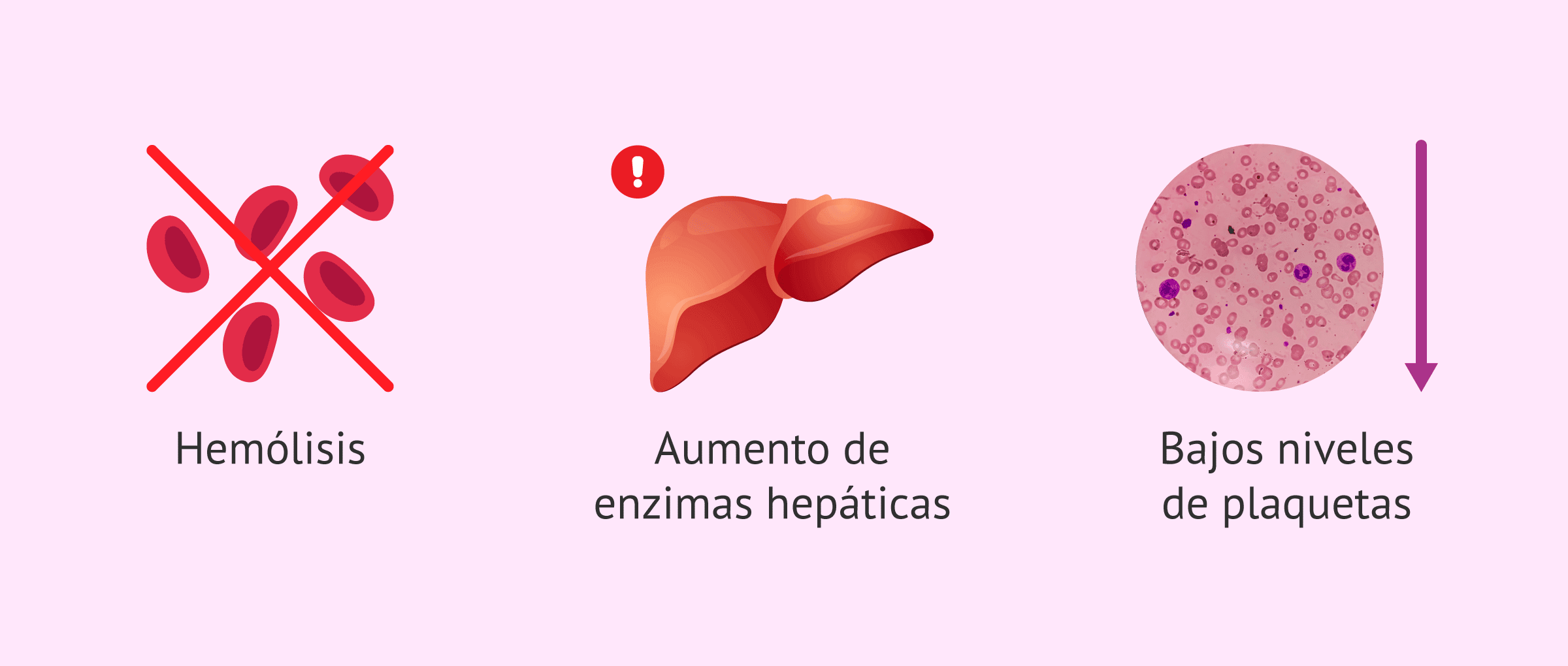
Sin embargo, también se deben evaluar las desventajas: infección, hemorragia, complicaciones de la anestesia, daño a órganos adyacentes, trombosis, mayor riesgo en futuros embarazos (placenta previa, placenta accreta, riesgo de ruptura uterina) y un proceso de recuperación más lento y doloroso en comparación con el parto vaginal.
Sin una indicación médica, no se debe olvidar que la cesárea conlleva más riesgos que el parto vaginal y provoca un proceso de recuperación más lento. Por lo tanto, no debe ser elegida solo por miedo al dolor o por conveniencia en términos de tiempo; se deben considerar alternativas como la analgesia epidural, la preparación para el parto o el apoyo continuo.
Lo más adecuado es individualizar cada situación y determinar la mejor opción para cada momento. Haber tenido una cesárea previa no significa que su segundo parto deba ser necesariamente por cesárea. En muchos casos, si la cicatriz uterina previa y las condiciones del embarazo actual son adecuadas, es posible intentar un parto vaginal después de una cesárea (el parto vaginal después de cesárea se conoce como VBAC); esto debe realizarse en un centro capaz de manejar una posible emergencia, ya que el riesgo de ruptura uterina, aunque pequeño, debe ser monitoreado.
¿Se puede prevenir la cesárea?
Algunas indicaciones para cesárea pueden prevenirse tomando medidas preventivas durante el embarazo y haciendo que el parto sea lo más fisiológico posible. Un ejemplo claro es la falta de una posición adecuada del bebé en el útero hacia el final del embarazo.
Para estas situaciones, se puede realizar una maniobra conocida como versión externa. La versión externa es una maniobra relativamente simple en manos expertas; aquí se busca llevar al bebé a una posición cabeza abajo aplicando una ligera presión y masaje en el abdomen de la madre.
Además, el Ministerio de Salud ha preparado un Plan de Parto y Nacimiento con el objetivo de prevenir intervenciones innecesarias durante el parto; estas estrategias son parte de un enfoque llamado parto respetuoso o humanizado, donde se busca que la mujer tenga un papel activo, reducir procedimientos innecesarios y preservar el ritmo natural del parto siempre que sea seguro.
Algunas medidas que pueden ayudar a reducir cesáreas innecesarias son:
- Ofrecer información y apoyo durante el embarazo, reducir miedos y creencias erróneas, y explicar claramente qué se puede esperar del parto y qué recursos de analgesia están disponibles.
- Respetar los tiempos fisiológicos del parto, evitando acelerar el proceso artificialmente sin una razón sólida y permitiendo que la dilatación avance a su propio ritmo cuando la madre y el bebé están bien.
- Proporcionar libertad de movimiento y elección de posición durante la dilatación y el empuje, lo que también fomenta el descenso del bebé y reduce la percepción del dolor.
- Ofrecer métodos de alivio del dolor (alternativas no farmacológicas como epidural, agua caliente, masaje, pelotas de parto, técnicas de respiración) y señalar que esto no implica automáticamente la necesidad de más intervenciones.
- Monitorear adecuadamente al bebé, pero evitando intervenciones médicas excesivas, actuando según la situación de riesgo con monitoreo continuo o intermitente para detectar problemas reales.
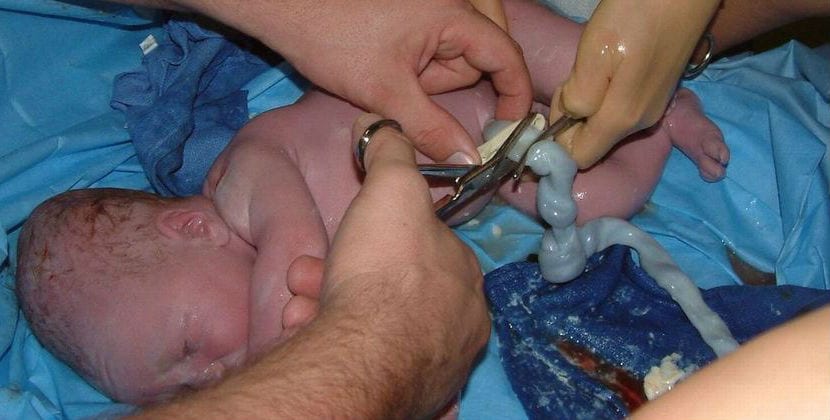
En este contexto, el parto respetuoso cobra especial importancia. Este enfoque busca proporcionar un entorno que respete los deseos y necesidades de la madre, aumentar su autonomía en la toma de decisiones informadas (posición, acompañantes, manejo del dolor) y monitorear de cerca el bienestar del bebé. Se promueve el contacto piel a piel inmediato, el corte tardío del cordón umbilical y el inicio temprano de la lactancia, al mismo tiempo que se reducen las intervenciones innecesarias.
Ventajas del proceso de parto y del parto vaginal
El proceso de parto es un conjunto de contracciones uterinas, dilatación del cuello uterino y movimientos del bebé para salir. Aunque este proceso puede ser difícil y a menudo doloroso, proporciona beneficios importantes para ambas partes.
- Las contracciones ayudan a madurar los pulmones del bebé, expulsando el líquido de sus pulmones y facilitando la transición a la respiración; de este modo, se requiere menos asistencia respiratoria durante el parto.
- Es una parte integral de la experiencia de la madre, que generalmente está despierta, puede ver el nacimiento de su bebé y, en muchos casos, puede sostenerlo inmediatamente en sus brazos; esto aumenta el vínculo y la sensación de logro personal.
- Reduce el riesgo de hemorragia materna significativa, cuando el parto transcurre normalmente y se controla adecuadamente la expulsión de la placenta, en comparación con la cirugía abdominal.
- La “lactancia” comienza más temprano y ayuda a establecer la lactancia; esto ocurre gracias al contacto piel a piel temprano, la succión temprana del bebé y las olas hormonales del parto.
- La oxitocina liberada durante el parto ayuda a la madre a prepararse emocionalmente y a establecer un vínculo con el bebé; esto también afecta el cuidado y el comportamiento protector después del parto.
- Reduce el riesgo de infección, ya que no se realizan cortes en el abdomen o el útero y no se colocan suturas internas.
- Previene los riesgos propios de una cirugía mayor, como trombosis, lesiones en órganos vecinos, complicaciones de anestesia, adherencias internas o problemas de cicatrización.
- El parto vaginal es un proceso fisiológico, por lo que la recuperación suele ser más rápida. La mayoría de las mujeres pueden levantarse y caminar poco tiempo después del parto y cuidar de su bebé, lo que facilita el cuidado del recién nacido y reduce la dependencia de ayuda externa.
- Se ha observado un menor riesgo de asma y algunas alergias en los bebés nacidos por vía vaginal; esto está relacionado con la colonización bacteriana al pasar por el canal de parto y una mejor maduración del sistema inmunológico.
- Los endorfinas liberadas durante el parto ayudan a la madre a relajarse después del parto, mejoran su estado de ánimo y facilitan un encuentro más tranquilo con el recién nacido durante las primeras horas y días.
Desde el punto de vista emocional, muchas mujeres describen el parto vaginal como una experiencia empoderadora, incluso si es difícil o requiere algunas intervenciones. Otras pueden vivirlo con miedo o ansiedad; por lo tanto, es muy importante proporcionar apoyo respetuoso, información y, si es necesario, apoyo psicológico, así como permitir la evaluación de las experiencias postparto.
En cualquier caso, tanto en el parto vaginal como en la cesárea, el objetivo principal siempre debe ser el mismo: proteger la salud física y emocional de la madre y el bebé, eligiendo el camino de parto más seguro según las circunstancias. Mantener un buen diálogo con su equipo de salud, conocer sus opciones y, si lo desea, preparar un plan de parto flexible, puede ayudarle a sentirse más segura y a participar activamente en las decisiones tomadas; si algo cambia, el equipo actuará para proteger su salud y la de su hijo. La cesárea y el parto vaginal no son “partos mejores o peores” en un sentido absoluto, sino herramientas diferentes para diferentes situaciones clínicas; la cesárea salva vidas cuando hay una indicación médica, y cuando todo va bien, fomentar el parto vaginal generalmente proporciona más beneficios y menos riesgos a corto y largo plazo.



































Comentarios
(9 Comentarios)