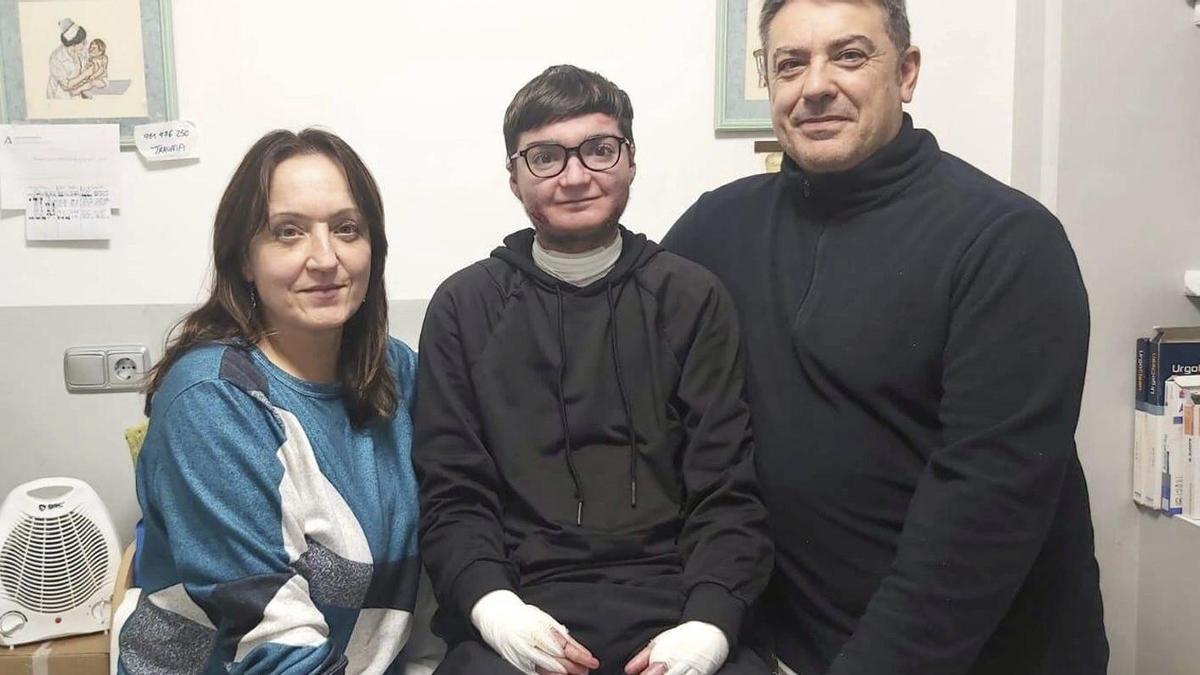
Peut-être que ce nom ne vous est pas familier ou que vous savez ce que c'est parce que vous avez rencontré ce type de peau dans votre vie ou votre entourage. L'épidermolyse bulleuse, connue sous le nom de "peau de papillon" ou "peau de verre", bien qu'elle ait un joli nom, n'est pas du tout une situation agréable. C'est une maladie génétique rare qui provoque des ampoules sur la peau et des dommages même avec le plus petit contact.
Chez les personnes affectées par la maladie, la peau est extrêmement fragile, ce qui signifie qu'un simple traumatisme, la pression des vêtements, des chaussures ou même des changements de température peuvent provoquer des ampoules, des plaies douloureuses et des érosions nécessitant des soins constants. Cette fragilité extrême rappelle les ailes d'un papillon, d'où son nom.
Au-delà des effets visibles sur la peau, l'épidermolyse bulleuse entraîne également des complications telles que des problèmes de muqueuses, de nutrition, de croissance, de mobilité, de douleur chronique et de risque d'infection; c'est pourquoi elle nécessite une approche clinique attentive ainsi qu'un important soutien familial et social.
La peau de papillon est une maladie héréditaire
La peau de papillon est une maladie héréditaire d'origine génétique, elle n'est pas contagieuse mais il n'existe actuellement aucun traitement. Elle ne se transmet pas par contact, en partageant des objets ou en vivant ensemble : ce n'est pas une infection, mais une défaillance dans certains gènes qui unissent les couches de la peau et assurent sa stabilité.
De plus, elle affecte à la fois la peau et les muqueuses telles que celles de la bouche, de l'œsophage, de la région périnéale, du système gastro-intestinal, du système respiratoire et même de la surface de l'œil. Les blessures causées par cette maladie ressemblent à de graves brûlures sur la peau et réapparaissent constamment avec de nombreuses complications.
En raison de la persistance des plaies ouvertes, le risque d'infection est élevé et les personnes vivant avec cette maladie peuvent souffrir de malnutrition chronique, d'anémie et de retard de croissance. Dans certains sous-types, la répétition des plaies et des cicatrices peut également entraîner une perte de fonctionnalité des mains et des pieds, ainsi qu'une augmentation du risque de certains types de cancer de la peau.
Les enfants peuvent également être touchés par cette maladie car, étant héréditaire, ils peuvent naître avec des ampoules ou des zones de peau manquantes. C'est pourquoi on l'appelle "peau de papillon", car la peau semble aussi délicate que les ailes d'un papillon. Chez les nouveau-nés, le soupçon se manifeste généralement très tôt avec l'observation d'ampoules, d'érosions ou de desquamations après les plus petites frictions.
Elle dure toute la vie
Les enfants atteints de "peau de papillon" porteront cette maladie tout au long de leur vie, c'est pourquoi ils devront apprendre à vivre avec dès les premières étapes. Ce n'est pas un processus temporaire, ce n'est pas une allergie qui pourrait disparaître avec le temps.
Il existe différentes formes de gravité de la peau de papillon et les symptômes peuvent varier ; cependant, la forme clinique de base ne change pas de légère à sévère. Cela signifie que si un enfant a une forme légère, elle ne se transformera pas en une forme très sévère, et si une forme sévère est présente, elle ne se transformera pas spontanément en une forme légère ; cependant, une bonne gestion peut améliorer la qualité de vie.
Le pronostic de vie et fonctionnel dépend largement du sous-type d'épidermolyse bulleuse, du niveau d'impact sur la peau et les muqueuses, du contrôle des infections, du soutien nutritionnel et du suivi des complications à long terme ; par exemple, le carcinome à cellules squameuses. Dans les formes les plus légères, de nombreuses personnes atteignent l'âge adulte avec une autonomie acceptable, tandis que dans les formes plus sévères, il peut y avoir un risque élevé de morbidité et de mortalité dès l'enfance.
Vivre avec l'épidermolyse bulleuse nécessite d'adapter la vie quotidienne : il faut apporter des modifications aux vêtements, aux chaussures, à la manière de tenir les bébés, ainsi qu'au choix des activités et des sports, et également consacrer un temps important aux soins, aux contrôles et aux visites médicales. L'approche psychologique et sociale est cruciale pour que les enfants et leurs familles apprennent à intégrer la maladie dans leur routine quotidienne et à réduire son impact émotionnel.
Les symptômes de la peau de papillon
Comme pour toute maladie, l'épidermolyse bulleuse ou la maladie de la peau de papillon présente des symptômes caractéristiques vécus par les personnes atteintes de cette maladie étrange. Selon le type et le sous-type, les symptômes de l'épidermolyse bulleuse peuvent inclure :
- Alopecia (perte de cheveux, causée par des ampoules sur le cuir chevelu).
- Ampoules autour des yeux et du nez, pouvant laisser des zones de peau fine ou marquée.
- Ampoules autour de la bouche et de la gorge, pouvant entraîner des problèmes d'alimentation, des difficultés à avaler et des douleurs lors des repas.
- Ampoules sur la peau après de très légères blessures et même dues à des changements de température ou à un minimum de frottement.
- Ampoules présentes à la naissance ou dans les premiers jours de la vie.
- Problèmes dentaires, caries graves et érosion de l'émail en raison de la fragilité des tissus.
- Problèmes respiratoires, toux et voix rauque en raison de l'implication des muqueuses.
- Gonflements blancs ou boutons (kystes de milium), dans les zones où les ampoules ont guéri.
- Perte d'ongles ou ongles déformés (ongles dystrophiques), en particulier sur les pieds.
Les personnes atteintes d'épidermolyse bulleuse présentent généralement des ampoules dans les zones où il y a le plus de frottement, qui peuvent être les mains, les pieds, les genoux, les coudes ou le tronc. Ces blessures peuvent être sanguinolentes, former des croûtes, être facilement infectées et provoquer de fortes démangeaisons. Bien que se gratter puisse apporter un soulagement temporaire, cela entraîne l'apparition de nouvelles blessures et l'infection de celles déjà présentes.
Après la guérison des ampoules, des kystes de milium, des cicatrices d'atrophie ou des cicatrices hypertrophiques peuvent apparaître ; cela peut entraîner la fusion des doigts de la main et des pieds (syndactylie), des contractures articulaires, des déformations esthétiques et une perte fonctionnelle significative dans la prise d'objets, la marche ou l'exécution d'activités quotidiennes. Tout cela peut entraîner une perte d'autonomie si des mesures préventives et des traitements appropriés ne sont pas appliqués.
En plus des symptômes cutanés, l'épidermolyse bulleuse peut déclencher des symptômes extra-cutanés ; cela peut affecter les annexes cutanées (ongles, cheveux, dents) ainsi que l'épithélium gastro-intestinal, urinaire ou pulmonaire. Cela peut entraîner des problèmes d'alimentation, de constipation, des infections urinaires récurrentes, des difficultés respiratoires et une fatigue accrue.
Les images de cette maladie étant souvent très dures et frappantes dans de nombreux cas, il est généralement évité de les montrer sans contexte. Si quelqu'un souhaite voir les effets de cette maladie, il peut faire une recherche sur Google, en n'oubliant pas qu'il y a une personne et une famille vivant avec une maladie complexe derrière chaque image.
Types d'épidermolyse bulleuse et héritage génétique
L'épidermolyse bulleuse est une maladie génétique qui se transmet des parents aux enfants. Selon la profondeur de la peau où les ampoules se forment et le type d'héritage que l'enfant reçoit, il existe différentes formes d'épidermolyse bulleuse. En termes d'héritage, deux modèles principaux sont essentiellement distingués :
- Hérédité dominante. Ce type d'héritage se produit lorsque l'un des parents porte également la maladie et la transmet directement à ses enfants. Dans ce cas, à chaque grossesse, la probabilité que l'enfant hérite de la maladie est d'environ 50%, car une seule copie d'un gène défectueux est suffisante pour que la maladie se manifeste.
- Hérédité récessive. Dans ce cas, les parents sont des porteurs sains du gène responsable de la maladie, mais ne souffrent pas eux-mêmes de la maladie. Ce sont eux qui transmettent la maladie à leurs enfants, et la probabilité que l'enfant soit atteint d'épidermolyse bulleuse est de 1 sur 4 grossesses; il y a une probabilité de 50 % d'être porteur sain et de 25 % de ne pas hériter de la défaillance. Les enfants malades et les enfants porteurs ne peuvent avoir des enfants malades que si leurs partenaires portent également le gène de l'épidermolyse bulleuse. Dans ce contexte, pour chaque grossesse, il y a une probabilité de 25 % d'avoir un enfant sain, 50 % d'avoir un enfant porteur et 25 % d'avoir un enfant malade.
Au niveau moléculaire, de nombreuses formes d'épidermolyse bulleuse sont dues à des mutations dans les gènes codant pour des protéines essentielles à la connexion entre l'épiderme et le derme. Un exemple marquant est le gène COL7A1, qui contient les instructions pour synthétiser le collagène de type VII, une protéine critique pour la cohésion de la peau. Des centaines de mutations associées à la maladie ont été identifiées avec ce gène, tant dans des formes dominantes que récessives.
Cliniquement, une classification génétique correcte permet de prédire la gravité de la maladie, le risque de cancer de la peau, l'évolution à long terme et les options de traitement, y compris des recherches sur certaines méthodes de traitement avancées. Par conséquent, le conseil génétique est d'une importance fondamentale pour les familles afin de comprendre le risque de récurrence lors de futures grossesses.
Sous-types de la peau de papillon
Environ vingt sous-types d'épidermolyse bulleuse ou de peau de papillon ont été décrits, chacun ayant des signes distinctifs uniques. Les différentes formes peuvent être regroupées en trois types principaux, considérés comme les plus importants; cependant, des formes mixtes sont également décrites dans la pratique :
- Simplex. Ce type d'épidermolyse bulleuse se manifeste par des déchirures dans la couche supérieure de l'épiderme (au niveau intra-épidermique). Les ampoules guérissent sans perte de tissu significative et, dans la plupart des cas, guérissent sans laisser de cicatrices profondes. Les personnes touchées peuvent ressentir une certaine amélioration au fil du temps, mais la maladie ne guérit jamais. C'est généralement la forme la plus courante et elle est souvent limitée aux mains et aux pieds, en particulier dans des situations de friction ou de chaleur.
- Juntural. Ce type d'épidermolyse bulleuse se manifeste par des ampoules au niveau de l'union dermo-épidermique, dans la couche lamine lucide de la membrane basale. Les sous-types varient des formes très graves à la naissance aux autres qui s'améliorent quelque peu avec l'âge, mais ne disparaissent pas. C'est une forme rare, mais elle est associée à une large atteinte de la peau et des muqueuses, nécessitant souvent des soins spéciaux et un suivi multidisciplinaire.
- Dystrophique. Dans ce type, les ampoules se forment dans la couche la plus profonde de la peau, sous la membrane basale, dans le derme. En guérissant, les lésions peuvent entraîner des restrictions au niveau des articulations, des syndactylies (fusion des doigts) et une restriction significative de la mobilité. De plus, des ampoules peuvent se former dans le pharynx, la bouche, l'œsophage, l'estomac, les intestins, les voies respiratoires et urinaires, et même dans les paupières et la cornée. Cette forme est associée à un risque accru de carcinome épidermoïde à un jeune âge.
En outre, une forme rare d'épidermolyse bulleuse, connue sous le nom de syndrome de Kindler, est caractérisée par une fragilité de la peau, une photosensibilité marquée, des changements pigmentaires progressifs, une atrophie cutanée et un épaississement des paumes et des plantes. Dans ce syndrome, le décollement des couches cutanées peut se produire à différents niveaux (multi-niveaux), ce qui le distingue des autres types classiques.
Comment l'épidermolyse bulleuse affecte-t-elle la peau ?
En fonction de l'emplacement exact de la peau où l'ampoule se forme, la maladie est divisée en plusieurs grands groupes et également en différents sous-groupes décrits. Les détails à ce niveau ne sont pas seulement théoriques : ils ont des conséquences pratiques et peuvent influencer le pronostic, le type de soins nécessaires, la fréquence des complications et le risque d'effets permanents.
Dans les formes simples, lorsque la déchirure se produit à l'intérieur de l'épiderme, la peau a tendance à se renouveler avec moins de cicatrices, mais il peut y avoir de la douleur, des démangeaisons et un inconfort significatif. Dans les formes junturales, la lésion se situe dans la membrane basale et se manifeste par une fragilité extrême dès la naissance, une atteinte des muqueuses et un besoin précoce de soins intensifs.
Dans les variantes dystrophiques, la séparation se situe sous la membrane basale, au niveau sous-épidermique. Pour cette raison, les ampoules laissent des marques dures et attrayantes et commencent à tirer la peau environnante avec le temps. Cela entraîne des restrictions, des déformations articulaires anormales, des syndactylies et des restrictions croissantes dans l'utilisation des mains, la marche ou l'exécution de tâches simples.
Dans les formes mixtes, le même patient peut présenter les caractéristiques de plusieurs niveaux d'impact, ce qui complique le diagnostic et la gestion. Le risque de cancer de la peau agressif dans les plaies chroniques est mis en avant ; c'est pourquoi l'importance d'un suivi dermatologique régulier est soulignée.
Complications de la peau en papillon
La peau en papillon peut également entraîner de nombreuses complications locales et systémiques, par exemple :
- Infections, pouvant être bactériennes, virales ou fongiques en raison des ampoules et des plaies ouvertes.
- Sepsis. Le sepsis survient lorsque les bactéries d'une infection pénètrent dans la circulation sanguine et se propagent dans le corps ; cela met la vie de la personne en danger et nécessite une hospitalisation d'urgence.
- Déformations. Par exemple, la fusion des doigts des mains ou des pieds (syndactylie), des déformations anormales des articulations, des rétractions cutanées et une diminution de la mobilité.
- Malnutrition et anémie. Les ampoules dans la bouche, la langue ou l'œsophage peuvent rendre l'alimentation et l'hydratation très difficiles ; cela conduit à une faible consommation alimentaire, une perte de poids, des carences en vitamines et minéraux, une anémie et un retard dans le processus de guérison. Un ralentissement de la croissance et des troubles du développement peuvent également être observés chez les enfants.
- Déshydratation. Les ampoules ouvertes et larges peuvent entraîner une perte importante de liquides corporels, ce qui peut provoquer une déshydratation sévère, en particulier chez les nourrissons et les jeunes enfants.
- Constipation. La présence d'ampoules douloureuses dans la région anale ou périnéale peut amener certains patients à retarder leurs selles ; cela conduit à une constipation sévère. Cela peut également être dû à une consommation insuffisante de liquides, de fibres, de fruits et de légumes, ce qui peut résulter de la peur de la douleur ou de difficultés à avaler.
- Problèmes oculaires. L'inflammation chronique des yeux et des paupières peut endommager la cornée, provoquer des érosions répétées et parfois entraîner une perte de vision.
- Cancer de la peau. Dans certains types dystrophiques, les adolescents et les adultes peuvent développer un cancer appelé carcinome à cellules squameuses sur des cicatrices chroniques ou des plaies qui ne guérissent pas.
- Atrophie et changement de couleur de la peau. Dans certains sous-types, la peau devient de plus en plus fine, avec des zones d'hyperpigmentation et d'hypopigmentation, commençant sur le dessus des mains et le cou, puis s'étendant à d'autres parties du corps.
- Épaississement des paumes et des plantes des pieds, entraînant la formation de cors douloureux qui rendent la marche et l'utilisation des mains difficiles.
- Perte des lignes cutanées, y compris les empreintes digitales, ce qui peut compliquer l'identification dans les systèmes biométriques.
- Autres atteintes des gencives, inflammation des gencives, perte de dents et hypertrophie des gencives environnantes.
- Inflammation intestinale dans certains sous-types, aggravant les problèmes de digestion et de nutrition.
- Décès. Les bébés atteints d'un type sévère d'épidermolyse bulleuse sont à risque d'infections graves, de malnutrition et de perte de liquides significative. Les difficultés à manger et à respirer peuvent gravement affecter la survie. Malheureusement, beaucoup de ces enfants décèdent pendant l'enfance malgré tous les soins disponibles.
Il est très important de suivre les instructions du médecin dans la vie quotidienne et de respecter le traitement indiqué en fonction de l'épidermolyse bulleuse. Cela inclut des éléments tels que les soins des plaies, le contrôle de la douleur, le soutien nutritionnel, la physiothérapie, le suivi oculaire et la surveillance oncologique.
Diagnostic de l'épidermolyse bulleuse
Un professionnel de la santé peut suspecter la présence d'épidermolyse bulleuse sur la base de l'apparence caractéristique de la peau et des antécédents médicaux : ampoules après les plus petites frictions, plaies depuis la naissance, antécédents familiaux ou présence de marques anormales.
Pour confirmer le diagnostic et déterminer le sous-type spécifique, plusieurs tests de laboratoire sont généralement nécessaires :
- Cartographie immunofluorescente par biopsie cutanée, permet de déterminer le site de séparation entre l'épiderme et le derme et d'évaluer la présence de certaines protéines de liaison.
- Microscopie électronique dans des cas sélectionnés, est utilisée pour voir en détail la structure de la membrane basale et des fibrilles de liaison.
- Tests moléculaires génétiques, sont nécessaires aujourd'hui pour identifier la mutation responsable, classifier le sous-type, prédire le pronostic et offrir un conseil génétique approprié à la famille.
Le diagnostic génétique aide à identifier précocement la gravité de la maladie, à prendre des décisions concernant la gestion des patients, à informer la famille sur les risques lors de futures grossesses et à évaluer la possibilité d'accéder à des traitements ciblés ou à des essais cliniques basés sur des modifications génétiques spécifiques.
Traitement courant et soins quotidiens
Aujourd'hui, malgré des recherches intensives, l'épidermolyse bulleuse n'a pas de traitement définitif. Le traitement se concentre sur des mesures préventives et symptomatiques pour les lésions cutanées et les complications systémiques.
Lorsque la maladie se manifeste, une intervention rapide et coordonnée est vitale ; car cela a un impact considérable sur la qualité de vie et la durée de vie des patients. L'approche est généralement multidisciplinaire, incluant la dermatologie, la pédiatrie, les soins infirmiers en soins des plaies, la nutrition, la physiothérapie, la dentisterie, l'ophtalmologie, la psychologie et parfois la chirurgie plastique et la traumatologie.
Les pierres angulaires du traitement sont les suivantes :
- Soins des plaies, avec des pansements non adhésifs, des techniques prudentes pour drainer certaines ampoules, des mesures pour réduire le frottement et la prévention des infections.
- Contrôle de la douleur, en utilisant des analgésiques adaptés à l'âge et à la gravité des symptômes, tant pendant les soins qu'au quotidien.
- Soutien nutritionnel, avec des régimes riches en calories et en protéines adaptés aux difficultés de mastication ou de déglutition, des suppléments si nécessaire et des tubes de nutrition ou d'autres mesures de soutien dans les cas graves.
- Physiothérapie et réhabilitation, pour prévenir et traiter les restrictions, maintenir la mobilité articulaire et retarder l'apparition de déformations.
- Soins dentaires et buccaux, avec des contrôles fréquents, des mesures d'hygiène spécifiques adaptées à la fragilité des gencives et, si nécessaire, des traitements restaurateurs ou préventifs pour réduire les caries.
- Soutien psychologique et social, est important pour la personne affectée et sa famille, compte tenu de l'impact émotionnel et de la charge des soins quotidiens.
Nouveaux domaines de recherche et méthodes de traitement avancées
Ces dernières années, des avancées significatives ont été réalisées dans le domaine génétique et génomique concernant l'épidermolyse bulleuse. De nouvelles stratégies thérapeutiques sont à l'étude, y compris la thérapie génique, la thérapie cellulaire, la transplantation de cellules épithéliales génétiquement modifiées et l'ingénierie tissulaire pour remplacer les zones cutanées endommagées.
Certains de ces traitements ont montré des résultats très prometteurs, en particulier dans certains sous-types dystrophiques récessifs. Les domaines de recherche les plus actifs sont :
- Thérapies géniques topiques, sous forme de gel ou de lotion intégrant le gène sain dans les cellules cutanées, pour restaurer partiellement la fonction des protéines de liaison.
- Transplantation de cellules épithéliales modifiées par thérapie génique, appliquée comme greffe cutanée dans des zones très touchées.
- Utilisation de vecteurs viraux et non viraux pour insérer des copies fonctionnelles de gènes dans les cellules du patient, pour des gènes comme COL7A1.
Bien que ces options ne soient pas encore généralement disponibles, les recherches en cours ouvrent la voie à des traitements plus spécifiques et personnalisés à l'avenir. En attendant, la gestion actuelle repose essentiellement sur les soins quotidiens et la prévention des complications.
Impact sur la vie quotidienne et soutien aux familles
La peau de papillon ne nécessite pas seulement des informations médicales, mais elle exige également un changement de mode de vie, comme tenir les bébés, choisir des vêtements, organiser les soins, préparer la nutrition et planifier l'éducation. Les activités qui sont simples pour d'autres familles peuvent se transformer en une lutte quotidienne dans des situations où chaque frottement peut causer une nouvelle blessure.
Les soins peuvent prendre plusieurs heures par jour et nécessitent des matériaux spéciaux, du temps, de la patience et un contrôle de la douleur. Des mouvements simples comme marcher, écrire, jouer ou manger peuvent être douloureux à certains moments ; c'est pourquoi l'environnement doit s'adapter et faire preuve de compréhension.
Le soutien des associations de patients, AEBE DEBRA (Association espagnole de l'épidermolyse bulleuse), est particulièrement précieux. Ces organisations offrent des informations à jour, des ressources, un soutien émotionnel, des conseils sociaux et des espaces de partage d'expériences avec d'autres familles vivant des situations similaires.
Vous pouvez obtenir plus d'informations sur la peau de papillon via AEBE DEBRA (Association espagnole de l'épidermolyse bulleuse) ; ici, les types de maladies, les ressources disponibles et les dernières avancées dans la recherche sont expliqués en détail.
La peau de papillon ou épidermolyse bulleuse est une maladie rare mais profondément complexe qui affecte bien plus que la surface de la peau. Connaître ses causes génétiques, ses différentes formes cliniques, les complications associées et les possibilités de traitement permet de fournir des soins plus sûrs, d'atténuer la douleur quotidienne et d'accompagner mieux ceux qui vivent avec une peau aussi sensible.








































Commentaires
(4 Commentaires)