Tout le monde s'attend à ce que la grossesse soit une période physiologique et se déroule sans grands problèmes ; tant la mère que le bébé passent un moment sain, sous la supervision d'experts, rempli d'espoir et de changements.
Bien que cela soit le cas dans la plupart des situations, il existe des complications graves qui peuvent transformer la grossesse en une situation à haut risque. L'une de ces complications est le syndrome HELLP ; il s'agit d'un trouble hypertensif grave pendant la grossesse qui nécessite un diagnostic et un traitement rapides.
Pourquoi le syndrome HELLP est-il nommé ainsi ?
Son nom rappelle l'appel à l'aide en anglais («help») et en réalité, le syndrome HELLP est une complication de grossesse qui peut menacer la vie de la mère et du bébé ; c'est pourquoi il est considéré comme une véritable urgence.
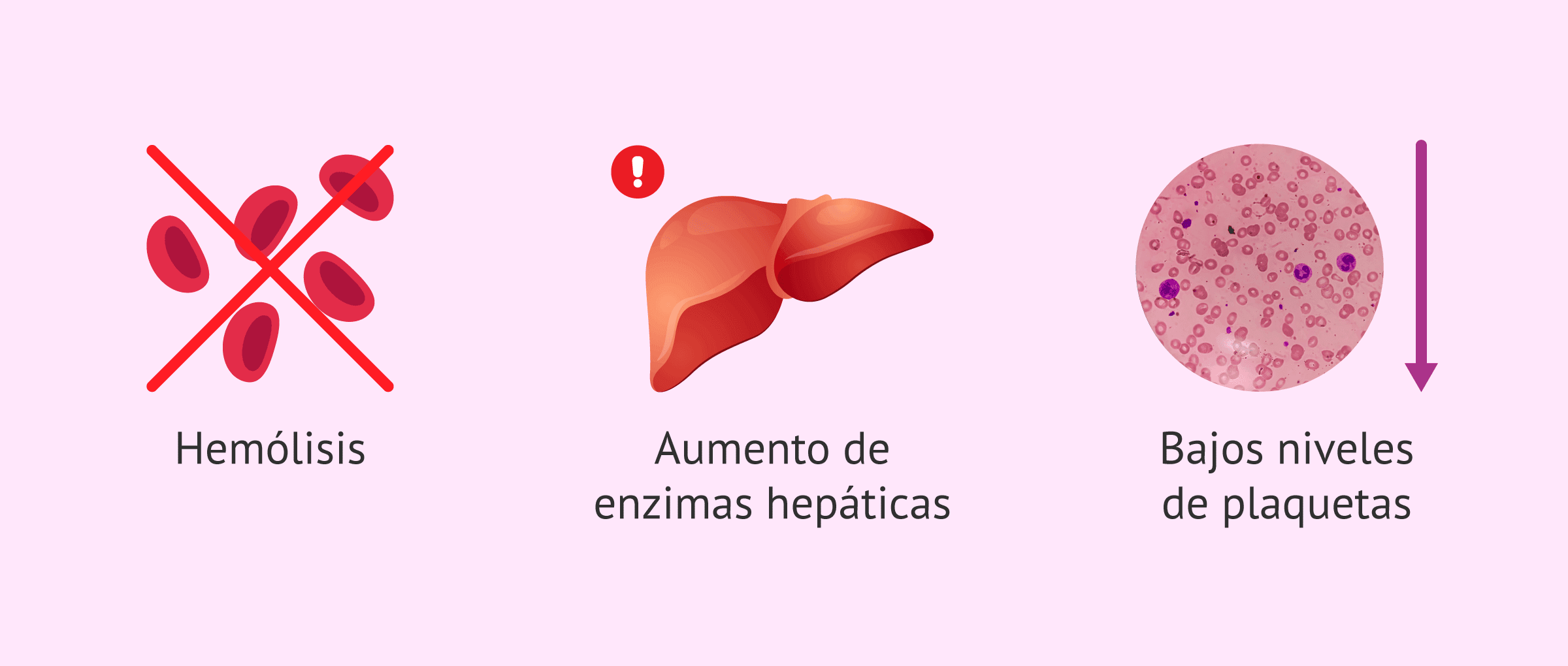
Cependant, le nom HELLP est en fait un acronyme anglais qui résume les trois principaux troubles observés dans cette maladie :
- H – Hémolyse ou dégradation des globules rouges (Hemolysis). Cela signifie anémie hémolytique microangiopathique ; c'est-à-dire que les globules rouges sont endommagés en passant à travers des vaisseaux sanguins altérés.
- EL – Enzymes hépatiques élevées (Elevated Liver enzymes). Cela indique qu'il y a dommages aux cellules hépatiques ; ces cellules peuvent devenir inflammatoires et fonctionner moins bien.
- LP – Faible nombre de plaquettes (Low Platelet count). Cela conduit à une condition appelée thrombocytopénie ; c'est-à-dire que le nombre de cellules responsables de la coagulation sanguine diminue considérablement.
Par conséquent, le syndrome HELLP est considéré comme un triade définie par l'hémolyse, l'élévation des enzymes hépatiques et la thrombocytopénie. De nombreux experts le considèrent comme une variante grave de la prééclampsie ; cependant, il peut survenir avec ou sans élévation de la pression artérielle évidente.
Que comprend ce syndrome ?
Le syndrome HELLP est généralement associé à une série de symptômes et de troubles analytiques liés à la prééclampsie ; dans la plupart des cas, un diagnostic peut être posé avant que les valeurs de pression artérielle n'augmentent significativement. Cela peut parfois rendre sa reconnaissance immédiate difficile.
C'est une maladie qui se manifeste par différents symptômes et jusqu'aux années 1980, elle n'avait pas été décrite comme un syndrome ayant une base commune. Ce terme a été introduit par le Dr Louis Weinstein en 1982, qui a découvert le lien.
Les symptômes peuvent être très variés et parfois, ils peuvent être confondus avec d'autres pathologies courantes pendant la grossesse, telles que la grippe, la gastrite, la cholécystite, l'hépatite ou même des problèmes musculaires. De plus, chez certaines femmes, le syndrome peut être très léger ou presque asymptomatique ; cela peut également retarder le diagnostic.
Parmi les symptômes les plus courants, on trouve :
- Sensation de malaise intense ou sentiment général de maladie sans raison évidente.
- Maux de tête persistants, généralement similaires à ceux de la prééclampsie.
- Nausées, vomissements ou douleurs abdominales après les repas, qui peuvent être confondus avec des troubles digestifs courants.
- Douleurs abdominales, en particulier dans la partie supérieure droite de l'abdomen ou dans la région de l'estomac ; cela est dû à l'élargissement du foie.
- Douleurs à l'épaule, parfois lors de la respiration profonde, causées par l'irritation du diaphragme liée au foie.
- Saignement plus facile que d'habitude (par exemple, saignement de nez, gencives ou ecchymoses faciles).
- Changements de vision, vision floue ou voir des "lumières" ou des éclairs.
- Gonflement du visage, des mains ou des pieds ou œdème dû à une accumulation de liquide.
- Dans la plupart des cas, hypertension, mais elle peut ne pas être très élevée au début.
- Fatigue intense et essoufflement ou sensation d'inconfort lors de la respiration profonde.
- Prise de poids rapide en raison d'une accumulation de liquide supérieure à la normale pendant la grossesse.
En plus des symptômes, les anomalies dans les analyses sont d'une importance cruciale pour le diagnostic du syndrome HELLP. Parmi celles-ci, on trouve :
- Augmentation des enzymes hépatiques (transaminases, LDH, etc.), indiquant des lésions ou une inflammation du foie.
- Destruction des globules rouges (hémolyse), évaluée par des paramètres tels que la bilirubine, LDH, haptoglobine et le frottis sanguin périphérique.
- Diminution du nombre de plaquettes; la gravité du syndrome est classée selon le degré de diminution. La situation la plus grave est lorsque le nombre de plaquettes tombe en dessous de 50 000.
- Perte significative de protéines dans les urines (protéinurie), souvent associée à la prééclampsie.
- Troubles de la coagulation, associés à un risque de saignement ou de coagulation intravasculaire disséminée.
Dans certains cas, les situations où le triade complet n'est pas satisfait (par exemple, un faible nombre de plaquettes et une élévation des enzymes hépatiques, mais sans hémolyse manifeste) sont appelées sindrome HELLP incomplet. Néanmoins, ces formes incomplètes nécessitent le même niveau de surveillance et d'attention que les formes complètes.
Est-ce courant ?
Par chance, non. Le syndrome HELLP est rare : il est observé dans environ 1 à 2 cas pour 1 000 grossesses dans la population générale.
Cependant, si nous nous concentrons sur les femmes ayant une prééclampsie, le risque augmente considérablement : 10 à 20 % des femmes avec prééclampsie risquent de développer le syndrome HELLP. Par conséquent, le suivi de la pression artérielle et des urines pendant la grossesse est très important.
Bien que sa prévalence soit faible, le syndrome HELLP est considéré comme une complication grave qui présente un risque de mortalité maternelle et périnatale si elle n'est pas diagnostiquée et traitée à temps. Les principales causes de complications chez le bébé sont le décollement prématuré du placenta, l'insuffisance placentaire et l'extrême prématurité.
Dans la plupart des cas, lorsque l'accouchement a lieu et que les complications sont gérées correctement, le syndrome a tendance à se résoudre dans les jours suivant l'accouchement; cependant, la guérison peut nécessiter plusieurs jours d'observation et de contrôles analytiques.
Quand apparaît-il ?
Il apparaît généralement à partir de la 26e semaine de grossesse, le plus souvent au troisième trimestre, mais peut également être observé dans un petit nombre de cas au deuxième trimestre.
De plus, il peut survenir après l'accouchement (syndrome HELLP post-partum); cela est moins courant mais sa reconnaissance est très importante. Dans ces cas, la femme peut se sentir très bien pendant l'accouchement, mais peut commencer à se détériorer dans les heures ou les jours suivants et peut éprouver des douleurs abdominales, de l'inconfort, des nausées, une augmentation de la pression artérielle ou des anomalies analytiques.
Les femmes ayant eu une prééclampsie ou un syndrome HELLP nécessitent un suivi spécial pendant la grossesse et le post-partum; car le risque de complications tardives est plus élevé.
Si une mère a vécu ce syndrome, elle a une probabilité plus élevée de le revivre lors de grossesses ultérieures. Le risque de récurrence est estimé entre 20 et 30 %; si le syndrome est apparu tôt (au deuxième trimestre ou avant le septième mois), la probabilité de récurrence peut atteindre 60 %. Par conséquent, un suivi prénatal plus rigoureux et une surveillance dans des unités à haut risque sont recommandés pour les grossesses ultérieures.
Facteurs de risque du syndrome HELLP
Le risque de développer cette complication n'est pas le même pour toutes les femmes. Bien qu'il puisse également survenir chez des femmes sans antécédents, plusieurs facteurs ont été identifiés comme augmentant la probabilité :
- Avoir eu un syndrome HELLP lors d'une grossesse précédente est l'un des facteurs de risque les plus importants.
- Vivre une prééclampsie ou une éclampsie lors de la grossesse actuelle.
- Membres de la famille ayant des antécédents de syndrome HELLP ou de prééclampsie (mère ou sœurs affectées).
- Hypertension chronique ou antécédents de troubles de la pression artérielle.
- Grossesse multiple (jumeaux, triplés, etc.).
- Première grossesse, en particulier chez les femmes présentant d'autres facteurs de risque.
- Maternité à un âge avancé ou très jeune, en particulier lors des grossesses à l'adolescence ou à partir de 35 ans.
- Maladies auto-immunes, telles que le syndrome des antiphospholipides ou d'autres troubles de la coagulation.
Bien que ces facteurs augmentent le risque, l'absence de ces facteurs ne signifie pas que le syndrome ne se manifestera pas; c'est pourquoi il est très important d'effectuer des contrôles de routine chez toutes les femmes enceintes.
Peut-on prévenir ?
Une prévention certaine est assez difficile, car les véritables causes déclenchant le syndrome HELLP ne sont pas entièrement connues. Cela est lié à un dysfonctionnement du placenta et des vaisseaux sanguins de la mère ; il est associé à des dommages endothéliaux et à la formation de micro-caillots, mais le mécanisme exact est encore à l'étude.
Néanmoins, il existe certaines mesures et précautions de contrôle qui peuvent aider à réduire le risque ou, en particulier, à établir un diagnostic précoce du problème afin de prévenir des complications graves :
- Être en bonne forme physique avant et pendant la grossesse et avoir un poids approprié, en suivant les recommandations des spécialistes.
- Effectuer tous les contrôles médicaux pendant la grossesse aux dates prévues, tant avec le gynécologue qu'avec la sage-femme.
- Se rendre régulièrement aux examens, où des mesures de la pression artérielle sont effectuées et le bien-être fœtal est contrôlé.
- Aucun test sanguin ou urinaire recommandé par le spécialiste ne doit être omis, car souvent les premiers signes apparaissent de manière analytique.
- Il doit toujours être signalé en cas d'antécédents de syndrome HELLP, de prééclampsie ou d'autres troubles hypertensifs lors de grossesses précédentes ou dans la famille.
- Connaître les signaux d'alerte d'urgence (douleurs abdominales sévères, maux de tête intenses, vision floue, nausées sévères, saignements, etc.) et consulter les urgences lorsqu'ils apparaissent.
Actuellement, il n'existe pas de stratégie pour prévenir complètement cette pathologie ; cependant, être bien informé, maintenir les contrôles et agir rapidement face aux symptômes peut faire la différence pour détecter le syndrome à un stade précoce et recevoir un traitement approprié à temps.
La pression artérielle augmente-t-elle toujours ?
Il y a presque toujours un certain degré d'augmentation de la pression artérielle, mais chez certaines femmes, cela peut apparaître après d'autres troubles ou être relativement léger au départ.
Dans de nombreux cas, le diagnostic est principalement posé grâce à des troubles analytiques, plus qu'en se basant sur les valeurs de la pression artérielle. Il est donc très important de ne jamais négliger les analyses sanguines et urinaires recommandées pendant la grossesse ou le post-partum.
De plus, le syndrome HELLP peut être confondu avec d'autres maladies telles que le lupus, la purpura thrombopénique immunitaire, l'hépatite aiguë, les infections virales ou les problèmes de vésicule biliaire. Une évaluation complète par l'équipe médicale (antécédents médicaux, examen physique et tests supplémentaires) est essentielle pour distinguer les cas associés à d'autres douleurs abdominales, fièvre ou troubles plaquettaires.
Y a-t-il un traitement ?
Le traitement dépend des symptômes, de la gravité de l'état et de la semaine de grossesse à laquelle le diagnostic est posé. Il doit toujours être effectué dans un environnement hospitalier, par une équipe multidisciplinaire (gynécologues, anesthésistes, spécialistes des soins intensifs, néonatologistes, hématologues).
La maladie ne disparaît pas avant la fin de la grossesse. Par conséquent, dans la plupart des cas, le traitement définitif est l'interruption de la grossesse. Si les symptômes s'aggravent et constituent un danger pour la mère ou le bébé, il peut souvent être nécessaire de déclencher l'accouchement ou de procéder à une césarienne.
Lors de l'évaluation et de la préparation à l'interruption de la grossesse, d'autres traitements de soutien et contrôles sont effectués :
- Hospitalisation pour un suivi étroit de la mère et du bébé.
- Médicaments pour contrôler la pression artérielle élevée.
- Médicaments pour prévenir les convulsions en cas de risque d'éclampsie (par exemple, sulfate de magnésium).
- Corticostéroïdes pour soutenir la maturation des poumons du bébé en cas de naissance prématurée prévue.
- Transfusion de plaquettes ou de sang, en cas de très faible nombre de plaquettes ou d'anémie significative.
- Contrôle de l'équilibre des liquides et surveillance de la fonction pulmonaire pour prévenir l'œdème pulmonaire.
- Hospitalisation en unité de soins intensifs si l'état s'aggrave ou en cas de complications graves (coagulation intravasculaire disséminée, insuffisance rénale ou hépatique, etc.).
- Surveillance de la fonction rénale, hépatique et de coagulation par des analyses en série.
- Surveillance rapprochée en période post-partum, car le syndrome peut se détériorer temporairement après l'accouchement.
Dans certains cas, si la grossesse est très précoce et que la mère est stable, l'équipe peut envisager de retarder de quelques jours l'interruption de la grossesse; cela se fait pour améliorer le pronostic respiratoire du fœtus en lui administrant des corticostéroïdes, toujours sous surveillance très étroite. Cependant, si la vie de la mère ou du bébé est en danger, la priorité est de prévoir un accouchement anticipé.
Comment va se dérouler mon accouchement ?
Dans les cas légers, s'il n'y a pas d'urgence et que les conditions obstétricales sont favorables, il peut y avoir une option pour initier un accouchement vaginal. Dans ces cas, l'utilisation d'une analgésie péridurale est recommandée (si le nombre de plaquettes le permet) et les signes vitaux de la mère ainsi que le bien-être fœtal doivent être surveillés de très près.
D'autre part, si un signe d'urgence apparaît (détérioration analytique, douleur intense, saignement, détresse fœtale, etc.), un césarienne d'urgence sera probablement recommandée. Dans ce cas, les spécialistes évalueront soigneusement le type d'anesthésie le plus sûr en fonction des niveaux de plaquettes et du risque de saignement; dans certains cas, une anesthésie générale peut être nécessaire. De plus, les spécialistes évalueront la stratégie chirurgicale et le type d'incision les plus appropriés en fonction du nombre de plaquettes et du risque de saignement; une transfusion de plaquettes peut être réalisée avant l'intervention si nécessaire.
Le lieu de l'accouchement est également important : l'accouchement doit avoir lieu dans un hôpital disposant d'unités de soins intensifs, car la mère et le bébé peuvent nécessiter un soutien spécial dans les jours suivant l'accouchement.
La plupart des bébés nés dans le contexte du syndrome HELLP ont un bon pronostic lorsque des soins néonatals avancés sont fournis. Leur développement dépend principalement de l'âge gestationnel à la naissance et du poids à la naissance; le degré de maturité de leurs poumons et d'autres organes est également important.
Connaître le syndrome HELLP, ses symptômes les plus caractéristiques, les facteurs de risque et l'importance des contrôles médicaux tout au long de la grossesse permet à de nombreuses mères de réagir rapidement aux signaux d'urgence et de consulter sans délai. Bien que ce soit une complication rare, sa gravité potentielle montre que l'information, la prévention et la surveillance rapprochée avec le soutien de l'équipe de santé sont essentielles pour protéger la santé de la mère et du bébé.



































Commentaires
(8 Commentaires)