Todos esperam que a gravidez seja um período fisiológico e que transcorra sem grandes problemas; tanto a mãe quanto o bebê passam por um tempo saudável, sob a supervisão de especialistas, cheio de esperança e mudanças.
Embora na maioria dos casos isso seja verdade, existem complicações graves que podem transformar a gravidez em uma situação de alto risco. Uma dessas complicações é a Síndrome HELLP; esta é uma grave desordem hipertensiva na gravidez e requer diagnóstico e tratamento rápidos.
Por que é chamada de HELLP?
O nome remete ao chamado de ajuda em inglês («help») e, na verdade, a síndrome HELLP é uma complicação da gravidez que pode ameaçar a vida da mãe e do bebê; por isso, é considerada uma verdadeira emergência.
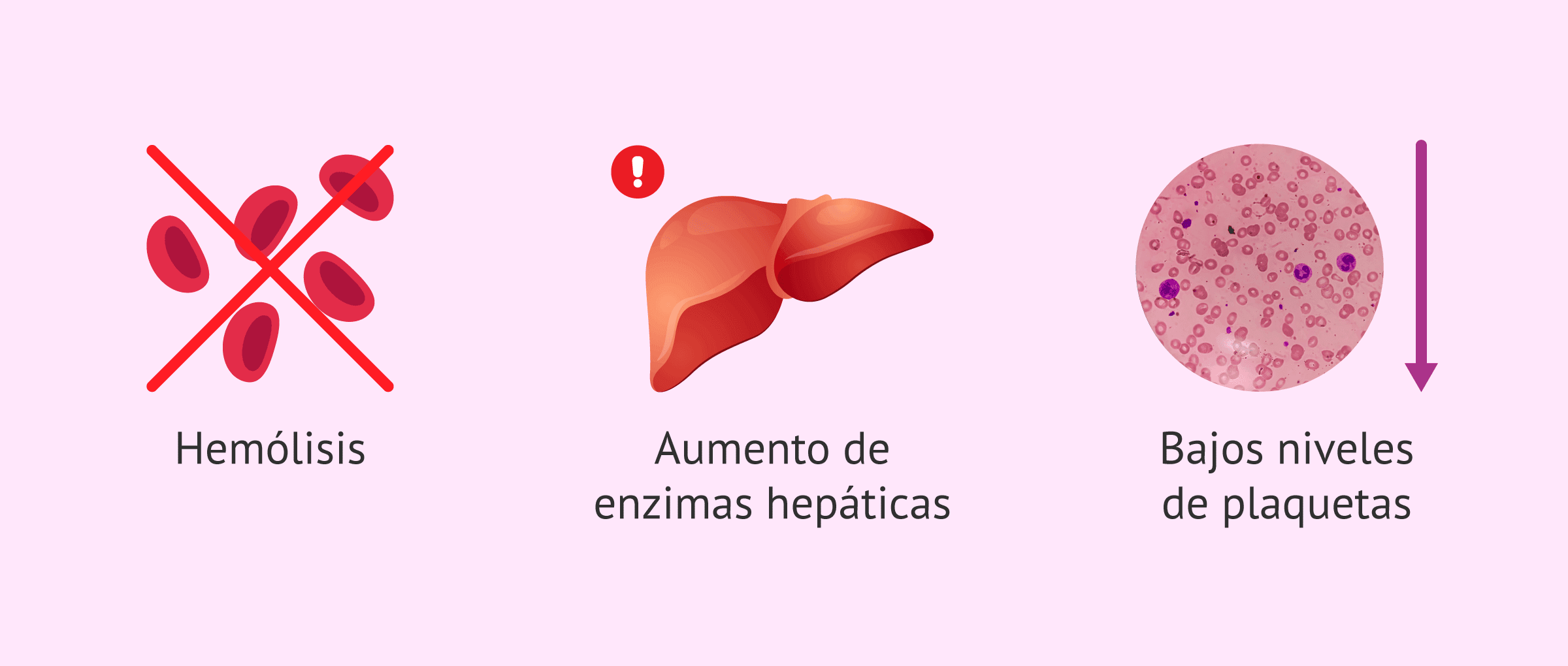
No entanto, o nome HELLP é na verdade uma sigla em inglês que resume as três principais desordens vistas nesta doença:
- H – Hemólise ou destruição das células vermelhas do sangue (Hemolysis). Isso significa anemia hemolítica microangiopática; ou seja, as células vermelhas do sangue são danificadas ao passar por vasos sanguíneos comprometidos.
- EL – Enzimas hepáticas elevadas (Elevated Liver enzymes). Isso indica que há dano nas células do fígado; essas células podem inflamar e funcionar de forma inadequada.
- LP – Contagem de plaquetas baixa (Low Platelet count). Isso leva a uma condição chamada trombocitopenia; ou seja, o número de células responsáveis pela coagulação do sangue diminui significativamente.
Portanto, a Síndrome HELLP é considerada uma tríade caracterizada por hemólise, elevação das enzimas hepáticas e trombocitopenia. Muitos especialistas a avaliam como uma variante grave da pré-eclâmpsia; no entanto, pode ocorrer com ou sem um aumento significativo da pressão arterial.
O que inclui esta síndrome?
A Síndrome HELLP é uma série de sintomas e desordens analíticas que geralmente estão associadas à pré-eclâmpsia; na maioria dos casos, o diagnóstico pode ser feito antes que os valores da pressão arterial aumentem significativamente. Isso pode, às vezes, dificultar seu reconhecimento imediato.
É uma doença que se apresenta com sintomas variados e até a década de 1980 não foi definida como uma síndrome com uma base comum. O termo foi introduzido pelo Dr. Louis Weinstein, que descobriu a conexão, em 1982.
Os sintomas podem variar amplamente e, às vezes, podem ser confundidos com outras patologias comuns na gravidez, como gripe, gastrite, colecistite, hepatite ou até problemas musculares. Além disso, em algumas mulheres, a síndrome pode ser muito leve ou quase não apresentar sintomas; isso também pode atrasar o diagnóstico.
Os sintomas mais comuns incluem:
- Sensação intensa de desconforto ou sensação geral de mal-estar sem uma causa aparente.
- Dor de cabeça persistente, geralmente semelhante à da pré-eclâmpsia.
- Náuseas, vômitos ou dor abdominal após as refeições, que podem ser confundidos com distúrbios digestivos comuns.
- Dor abdominal, especialmente no lado superior direito do abdômen ou na região do estômago; isso ocorre devido à expansão do fígado.
- Dor no ombro, às vezes ao respirar profundamente, decorrente da irritação do diafragma relacionada ao fígado.
- Sangramento mais fácil que o normal (por exemplo, sangramento nasal, gengivas ou hematomas fáceis).
- Alterações na visão, como visão turva ou ver "luzinhas" ou flashes.
- Inchaço no rosto, mãos ou pés ou edema devido ao acúmulo de líquido.
- Na maioria dos casos, pressão arterial elevada, mas inicialmente pode não ser muito alta.
- Fadiga intensa e falta de ar ou sensação de desconforto ao respirar profundamente.
- Aumento rápido de peso devido ao acúmulo excessivo de líquido durante a gravidez.
Além dos sintomas, anormalidades nos exames são críticas para o diagnóstico da síndrome HELLP. Entre elas estão:
- Aumento das enzimas hepáticas (transaminases, LDH, etc.), indicando dano ou inflamação no fígado.
- Destruição de glóbulos vermelhos (hemólise), avaliada por parâmetros como bilirrubina, LDH, haptoglobina e esfregaço de sangue periférico.
- Redução na contagem de plaquetas; a gravidade da síndrome é classificada de acordo com o grau de redução. A situação mais grave é quando as plaquetas caem abaixo de 50.000.
- Perda significativa de proteína na urina (proteinúria), frequentemente associada à pré-eclâmpsia.
- Distúrbios de coagulação, associados ao risco de hemorragia ou coagulação intravascular disseminada.
Em alguns casos, situações em que o triade completo não é atendido (por exemplo, contagem de plaquetas baixa e altas enzimas hepáticas presentes, mas sem hemólise demonstrada) são chamadas de síndrome HELLP incompleta. No entanto, essas formas incompletas requerem monitoramento e atenção no mesmo nível que as formas completas.
É Comum?
Por acaso, não. A ocorrência da síndrome HELLP é rara: é observada em cerca de 1 a 2 em cada 1.000 gravidezes na população geral.
No entanto, se nos concentrarmos em mulheres com pré-eclâmpsia, o risco aumenta significativamente: 10% a 20% das mulheres com pré-eclâmpsia correm o risco de desenvolver a síndrome HELLP. Portanto, o monitoramento da pressão arterial e da urina durante a gravidez é muito importante.
Embora a prevalência seja baixa, a síndrome HELLP é considerada uma complicação grave que representa um risco de mortalidade materna e perinatal se não for diagnosticada e tratada a tempo. As principais causas de complicações no bebê são descolamento prematuro da placenta, insuficiência placentária e prematuridade extrema.
Na maioria dos casos, quando o parto ocorre e as complicações são gerenciadas adequadamente, a síndrome tende a se resolver nos dias pós-parto; no entanto, a recuperação pode exigir alguns dias de observação e controles analíticos.
Quando Surge?
Geralmente surge a partir da 26ª semana de gestação, mais frequentemente no terceiro trimestre, mas também pode ser observada em poucos casos no segundo trimestre.
Além disso, pode surgir após o parto (síndrome HELLP pós-parto); isso é menos comum, mas seu reconhecimento é muito importante. Nesses casos, a mulher pode se sentir bastante bem durante o parto, mas pode começar a piorar nas horas ou dias seguintes e pode apresentar dor abdominal, desconforto, náusea, aumento da pressão arterial ou anormalidades analíticas.
Mulheres que tiveram pré-eclâmpsia ou síndrome HELLP necessitam de acompanhamento especial durante a gravidez e o pós-parto; pois o risco de complicações tardias é maior.
No caso de uma mãe vivenciar essa síndrome, a probabilidade de vivenciá-la novamente em gestações futuras é maior. A probabilidade de recorrência é estimada entre 20% e 30%; se a síndrome surgiu precocemente (no segundo trimestre ou antes do sétimo mês), a probabilidade de recorrência pode chegar a 60%. Portanto, um acompanhamento pré-natal mais rigoroso e monitoramento em unidades de alto risco é recomendado em gestações subsequentes.
Fatores de Risco da Síndrome HELLP
O risco de todas as mulheres desenvolverem essa complicação não é o mesmo. Embora possa ocorrer em mulheres sem histórico, vários fatores que aumentam a probabilidade foram identificados:
- Ter tido síndrome HELLP em uma gravidez anterior é um dos fatores de risco mais importantes.
- Ter pré-eclâmpsia ou eclâmpsia na gravidez atual.
- Histórico familiar de síndrome HELLP ou pré-eclâmpsia (mãe ou irmãs afetadas).
- Hipertensão crônica ou distúrbios anteriores da pressão arterial.
- Gravidez múltipla (gêmeos, trigêmeos, etc.).
- Primeira gravidez, especialmente em mulheres com outros fatores de risco.
- Idade avançada ou maternidade muito jovem, especialmente em gravidezes na adolescência ou a partir dos 35 anos.
- Doenças autoimunes, como síndrome antifosfolípide ou outros distúrbios de coagulação.
Embora esses fatores aumentem o risco, a ausência desses fatores não significa que a síndrome não ocorrerá; portanto, a importância de exames de rotina em todas as gravidezes é grande.
É Prevenível?
A prevenção definitiva é bastante difícil, pois as verdadeiras causas que desencadeiam a síndrome HELLP não são totalmente conhecidas. Isso está relacionado a um distúrbio na placenta e nos vasos sanguíneos da mãe; está associado a danos endoteliais e formação de microtrombos, mas o mecanismo exato ainda está sendo investigado.
No entanto, existem algumas medidas e precauções de controle que podem ajudar a reduzir o risco ou, especialmente, para diagnosticar precocemente o problema a fim de prevenir complicações graves:
- Estar em boa forma física antes e durante a gravidez e ter um peso adequado, seguindo as recomendações dos especialistas.
- Realizar todos os exames médicos durante a gravidez nas datas indicadas, tanto com o ginecologista quanto com a parteira.
- Ir regularmente a consultas, onde são feitas medições da pressão arterial e verificações do bem-estar fetal.
- Nenhum exame de sangue ou urina recomendado pelo especialista deve ser ignorado, pois muitas vezes os primeiros sinais aparecem analiticamente.
- Deve-se sempre informar sobre histórico de síndrome HELLP, pré-eclâmpsia ou outros distúrbios hipertensivos em gravidezes anteriores ou na família.
- Conhecer os sinais de alerta (dor abdominal severa, dor de cabeça intensa, visão turva, náuseas severas, sangramento, etc.) e procurar o pronto-socorro quando eles aparecerem.
No momento, não existe uma estratégia que possa prevenir completamente essa patologia; no entanto, estar bem informado, manter os exames e agir rapidamente em relação aos sintomas pode fazer a diferença para detectar a síndrome em estágios iniciais e receber o tratamento adequado a tempo.
A Pressão Arterial Sempre Aumenta?
Quase sempre há um aumento da pressão arterial em algum grau, mas em algumas mulheres pode ser relativamente leve no início ou após o surgimento de outros distúrbios.
Em muitos casos, o diagnóstico é feito principalmente graças a distúrbios analíticos, mais do que pelos valores da pressão arterial. Portanto, é muito importante nunca pular os exames de sangue e urina recomendados durante a gravidez ou no pós-parto.
Além disso, a síndrome HELLP pode ser confundida com lúpus, púrpura trombocitopênica imunológica, hepatite aguda, infecções virais ou problemas na vesícula biliar. Uma avaliação abrangente pela equipe médica (anamnese, exame físico e testes adicionais) é fundamental para distinguir entre essas condições e aquelas que apresentam dor abdominal, febre ou distúrbios plaquetários.
Há Tratamento?
O tratamento depende dos sintomas, da gravidade da condição e da semana de gestação em que o diagnóstico é feito. Deve ser sempre realizado em um ambiente hospitalar, com uma equipe multidisciplinar (ginecologistas, anestesistas, especialistas em terapia intensiva, neonatologistas, hematologistas).
A doença não desaparece antes do término da gravidez. Portanto, na maioria dos casos, o tratamento definitivo é a interrupção da gravidez. Se os sintomas piorarem e houver risco para a mãe ou o bebê, induzir o parto ou realizar uma cesariana pode ser frequentemente necessário.
Enquanto a interrupção da gravidez está sendo avaliada e preparada, outras terapias de suporte e controles são realizados:
- Internação hospitalar para monitoramento próximo da mãe e do bebê.
- Medicamentos para controlar a pressão arterial alta.
- Medicamentos para prevenir convulsões (por exemplo, sulfato de magnésio) se houver risco de eclâmpsia.
- Corticosteroides para apoiar a maturação dos pulmões do bebê quando o parto prematuro é previsto.
- Transfusão de plaquetas ou sangue, se houver contagem de plaquetas muito baixa ou anemia significativa.
- Controle do equilíbrio de fluidos e monitoramento da função pulmonar para prevenir edema pulmonar.
- Internação na unidade de terapia intensiva se a condição piorar ou houver complicações graves (coagulação intravascular disseminada, insuficiência renal ou hepática, etc.).
- Monitoramento da função renal, hepática e de coagulação com análises seriadas.
- Monitoramento próximo no período pós-parto, pois a síndrome pode temporariamente piorar após o parto.
Em alguns casos, se a gravidez for muito precoce e a mãe estiver estável, a equipe pode avaliar adiar a interrupção da gravidez por alguns dias; isso é feito para melhorar o prognóstico respiratório do feto com a administração de corticosteroides, sempre sob monitoramento rigoroso. No entanto, se a vida da mãe ou do bebê estiver em risco, a prioridade é antecipar o parto.
Como Será Meu Parto?
Em casos leves, se não houver emergência e as condições obstétricas forem adequadas, pode haver a opção de induzir o parto vaginal. Nesses casos, o uso de analgesia epidural é recomendado (se a contagem de plaquetas permitir) e os sinais vitais da mãe e o bem-estar fetal devem ser monitorados muito de perto.
Por outro lado, se qualquer sinal de emergência surgir (deterioração analítica, dor intensa, sangramento, sofrimento fetal, etc.), uma cesariana de emergência provavelmente será recomendada. Nesse caso, os especialistas avaliarão cuidadosamente o tipo de anestesia mais seguro com base nos níveis de plaquetas e no risco de sangramento; em alguns casos, a anestesia geral pode ser necessária. Além disso, os especialistas avaliarão a estratégia cirúrgica mais adequada e o tipo de incisão com base na contagem de plaquetas e no risco de sangramento; se necessário, uma transfusão de plaquetas pode ser realizada antes da intervenção.
O local onde o parto será realizado também é importante: deve ser em um hospital com unidades de terapia intensiva, pois a mãe e o bebê podem precisar de suporte especial nos dias pós-parto.
A maioria dos bebês nascidos no contexto da síndrome HELLP tem um bom prognóstico quando cuidados neonatais avançados são fornecidos. Seu desenvolvimento depende principalmente da semana gestacional e do peso ao nascer; além disso, o grau de maturidade de seus pulmões e outros órgãos também é importante.
Conhecer a síndrome HELLP, seus sintomas mais característicos, fatores de risco e a importância dos controles médicos durante a gravidez permite que muitas mães reajam a tempo aos sinais de emergência e busquem ajuda sem demora. Embora seja uma complicação rara, sua potencial gravidade mostra que informação, prevenção e monitoramento próximo com o apoio da equipe de saúde são fundamentais para proteger a saúde da mãe e do bebê.



































Comentários
(8 Comentários)