Tutti si aspettano che la gravidanza sia un periodo fisiologico e che proceda senza grandi problemi; sia la madre che il bambino trascorrono un periodo sano, sotto la supervisione degli esperti, pieno di speranza e di cambiamenti.
Sebbene in molti casi sia così, esistono gravi complicazioni che possono trasformare la gravidanza in una situazione ad alto rischio. Una di queste complicazioni è la sindrome HELLP; si tratta di un grave disturbo ipertensivo in gravidanza che richiede una diagnosi e un trattamento rapidi.
Perché si Chiama HELLP?
Il nome ricorda l'appello in inglese per aiuto («help») e in effetti la sindrome HELLP è una complicazione della gravidanza che può minacciare la vita della madre e del bambino; per questo motivo è considerata un'emergenza reale.
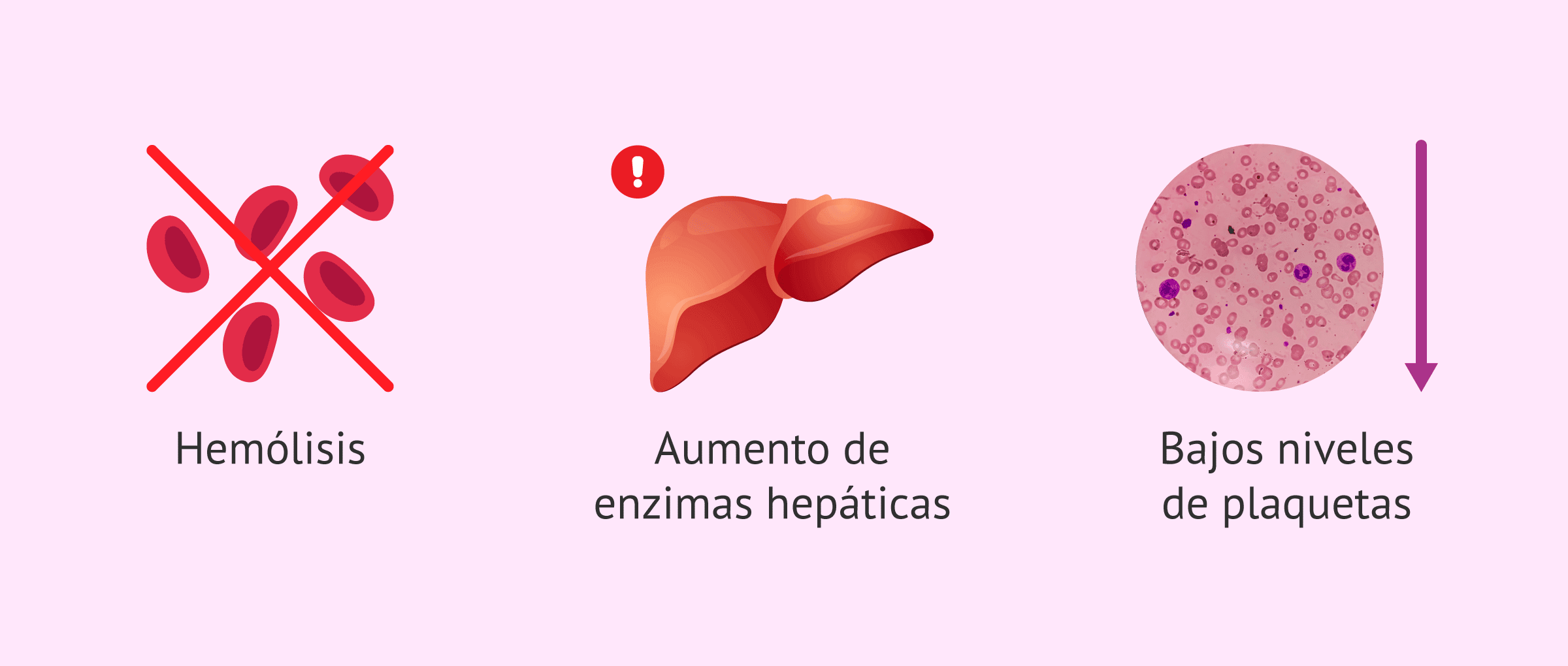
Tuttavia, il nome HELLP è in realtà un acronimo inglese che riassume i tre principali disturbi osservati in questa malattia:
- H – Emolisi o distruzione dei globuli rossi (Hemolysis). Questo significa anemia emolitica microangiopatica; cioè, i globuli rossi vengono danneggiati mentre passano attraverso vasi sanguigni danneggiati.
- EL – Enzimi epatici elevati (Elevated Liver enzymes). Questo indica che ci sono danni alle cellule epatiche; queste cellule possono infiammarsi e funzionare peggio.
- LP – Basso numero di piastrine (Low Platelet count). Questo porta a una condizione chiamata trombocitopenia; cioè, il numero delle cellule responsabili della coagulazione del sangue diminuisce significativamente.
Perciò, la sindrome HELLP è considerata un triade che include emolisi, elevazione degli enzimi epatici e trombocitopenia. Molti esperti la valutano come una grave variante della preeclampsia; tuttavia, può presentarsi con o senza un evidente aumento della pressione sanguigna.
Cosa Comprende Questa Sindrome?
La sindrome HELLP è un insieme di sintomi e disturbi analitici spesso associati alla preeclampsia; nella maggior parte dei casi, la diagnosi può essere effettuata prima che i valori della pressione sanguigna aumentino significativamente. Questo può talvolta rendere difficile il riconoscimento immediato.
Si tratta di una malattia che si manifesta con sintomi diversi e fino agli anni '80 non era stata definita come una sindrome con un tema comune. Il termine è stato coniato dal Dr. Louis Weinstein nel 1982, che ha scoperto il collegamento.
I sintomi possono variare ampiamente e talvolta possono essere confusi con altre patologie comuni in gravidanza come influenza, gastrite, colecistite, epatite o persino problemi muscolari. Inoltre, in alcune donne, la sindrome può presentarsi in modo molto lieve o quasi senza sintomi; questo può ritardare la diagnosi.
Tra i sintomi più comuni ci sono:
- Una sensazione di grave malessere o una sensazione generale di malattia senza una causa evidente.
- Mal di testa persistente, spesso simile alla preeclampsia.
- Nausea, vomito o dolore addominale dopo i pasti, che possono essere confusi con comuni disturbi digestivi.
- Dolore addominale, specialmente nella parte superiore destra dell'addome o nella zona dello stomaco; questo avviene a causa dell'ingrossamento del fegato.
- Dolore alla spalla, a volte durante la respirazione profonda, causato dall'irritazione del diaframma associata al fegato.
- Facile sanguinamento rispetto al normale (ad esempio, sanguinamento dal naso, gengive o facile lividi).
- Cambiamenti nella vista, come visione offuscata o vedere "luci" o lampi.
- Gonfiore al viso, alle mani o ai piedi o edema a causa dell'accumulo di liquidi.
- Pressione sanguigna elevata nella maggior parte dei casi, ma inizialmente potrebbe non essere molto alta.
- Estrema stanchezza e mancanza di respiro o sensazione di disagio durante la respirazione profonda.
- Aumento rapido di peso a causa di un accumulo di liquidi maggiore del previsto durante la gravidanza.
Oltre ai sintomi, le anomalie nei test sono fondamentali per la diagnosi della sindrome HELLP. Queste includono:
- Aumento degli enzimi epatici (transaminasi, LDH, ecc.), che indica danno o infiammazione del fegato.
- Distruzione dei globuli rossi (emolisi), valutata attraverso parametri come bilirubina, LDH, haptoglobina e striscio di sangue periferico.
- Riduzione del numero di piastrine; la gravità della sindrome è classificata in base al grado di riduzione. La condizione più grave è quando le piastrine scendono sotto 50.000.
- Perdita significativa di proteine nelle urine (proteinuria), spesso associata alla preeclampsia.
- Disturbi della coagulazione, associati al rischio di emorragia o coagulazione intravascolare disseminata.
In alcuni casi, le situazioni in cui non si soddisfa il triade completo (ad esempio, ci sono piastrine basse e alti enzimi epatici, ma non si evidenzia emolisi) sono chiamate sindrome HELLP incompleta. Tuttavia, queste forme incomplete richiedono un monitoraggio e un'attenzione allo stesso livello delle forme complete.
È Comune?
Per fortuna, no. La comparsa della sindrome HELLP è rara: si verifica in circa 1 o 2 ogni 1.000 gravidanze nella popolazione generale.
Tuttavia, se ci concentriamo sulle donne con preeclampsia, il rischio aumenta significativamente: il 10-20% delle donne con preeclampsia ha il rischio di sviluppare la sindrome HELLP. Pertanto, il monitoraggio della pressione sanguigna e delle urine durante la gravidanza è molto importante.
Nonostante la bassa prevalenza, la sindrome HELLP è considerata una grave complicazione che comporta rischi di mortalità materna e perinatale se non diagnosticata e trattata in tempo. Le principali cause di complicazioni nel neonato sono il distacco prematuro della placenta, l'insufficienza placentare e la prematurità estrema.
Nella maggior parte dei casi, quando il parto avviene e le complicazioni sono gestite adeguatamente, la sindrome tende a risolversi nei giorni successivi al parto; tuttavia, il recupero può richiedere alcuni giorni di osservazione e controlli analitici.
Quando Si Manifesta?
Di solito si manifesta a partire dalla 26ª settimana di gravidanza, più frequentemente nel terzo trimestre, ma può essere osservata anche in un numero limitato di casi nel secondo trimestre.
Inoltre, può manifestarsi dopo il parto (sindrome HELLP postpartum); questo è meno comune ma è molto importante riconoscerlo. In questi casi, la donna può sentirsi abbastanza bene durante il travaglio, ma può iniziare a peggiorare nelle ore o nei giorni successivi e può sperimentare dolore addominale, disagio, nausea, aumento della pressione sanguigna o anomalie analitiche.
Le donne che hanno avuto preeclampsia o sindrome HELLP richiedono un monitoraggio speciale durante la gravidanza e il periodo postpartum; poiché il rischio di complicazioni tardive è maggiore.
Nel caso in cui una madre sperimenti questa sindrome, la probabilità di riviverla nelle gravidanze successive è più alta. Il rischio di riviverla è stimato tra il 20% e il 30%; se la sindrome si è manifestata precocemente (nel secondo trimestre o prima del settimo mese), la probabilità di riviverla può aumentare fino al 60%. Pertanto, si raccomanda un monitoraggio prenatale più rigoroso e il monitoraggio in unità ad alto rischio nelle gravidanze successive.
Fattori di Rischio della Sindrome HELLP
Il rischio di sviluppare questa complicazione non è lo stesso per tutte le donne. Sebbene possa verificarsi anche in donne senza precedenti, sono stati identificati diversi fattori che aumentano la probabilità:
- Aver avuto la sindrome HELLP in una gravidanza precedente, è uno dei fattori di rischio più importanti.
- Vivere preeclampsia o eclampsia nella gravidanza attuale.
- Familiari con storia di sindrome HELLP o preeclampsia (madre o sorelle colpite).
- Ipertensione cronica o precedenti disturbi della pressione sanguigna.
- Gravidanza multipla (gemelli, trigemini, ecc.).
- Prima gravidanza, soprattutto in donne con altri fattori di rischio.
- Età avanzata o giovanile della madre, soprattutto in gravidanze durante l'adolescenza o dopo i 35 anni.
- Malattie autoimmuni, come la sindrome da anticorpi antifosfolipidi o altri disturbi della coagulazione.
Anche se questi fattori aumentano il rischio, l'assenza di questi fattori non significa che la sindrome non si manifesterà; pertanto, è molto importante effettuare controlli di routine in tutte le gravidanze.
È Prevenibile?
Una prevenzione certa è piuttosto difficile, poiché le vere cause che scatenano la sindrome HELLP non sono completamente conosciute. Questo è correlato a un disturbo della placenta e dei vasi sanguigni materni; è associato a danno endoteliale e formazione di microcoaguli, ma il meccanismo esatto è ancora oggetto di studio.
Tuttavia, ci sono alcune misure e precauzioni di controllo che possono aiutare a ridurre il rischio o, in particolare, per effettuare una diagnosi precoce del problema al fine di prevenire complicazioni gravi:
- Mantenere una buona forma fisica prima e durante la gravidanza e avere un peso adeguato, seguendo le raccomandazioni degli esperti.
- Effettuare tutti i controlli medici durante la gravidanza nelle date indicate, sia con il ginecologo che con l'ostetrica.
- Recarsi regolarmente a controlli, dove verranno effettuate misurazioni della pressione sanguigna e controllati i benesseri fetali.
- Non devono essere effettuati esami del sangue o delle urine suggeriti dal medico, poiché spesso i primi sintomi si manifestano analiticamente.
- È sempre necessario segnalare precedenti gravidanze o una storia familiare di sindrome HELLP, preeclampsia o altri disturbi ipertensivi.
- Conoscere i segnali di emergenza (forti dolori addominali, forti mal di testa, visione offuscata, nausea intensa, sanguinamento, ecc.) e recarsi al pronto soccorso quando si manifestano.
Attualmente non esiste una strategia per prevenire completamente questa patologia; tuttavia, essere ben informati, mantenere i controlli e agire rapidamente di fronte ai sintomi può fare la differenza per rilevare la sindrome nelle fasi precoci e ricevere tempestivamente il trattamento adeguato.
La Pressione Sanguigna Aumenta Sempre?
Quasi sempre c'è un certo grado di aumento della pressione sanguigna, ma in alcune donne può manifestarsi dopo l'insorgenza di altri disturbi o inizialmente può essere relativamente lieve.
In molti casi, la diagnosi viene principalmente effettuata grazie ai disturbi analitici, più che ai valori della pressione sanguigna. Pertanto, è molto importante non saltare mai gli esami del sangue e delle urine raccomandati durante la gravidanza o nel periodo postnatale.
Inoltre, la sindrome HELLP può essere confusa con lupus, porpora trombocitopenica immunitaria, epatite acuta, infezioni virali o problemi alla cistifellea. Una valutazione approfondita da parte del team medico (anamnesi, esame fisico e test aggiuntivi) è fondamentale per distinguere le condizioni associate ad altri dolori addominali, febbre o disturbi piastrinici.
Esiste un Trattamento?
Il trattamento dipende dai sintomi, dalla gravità della condizione e dalla settimana di gravidanza in cui viene effettuata la diagnosi. Deve sempre essere effettuato in un ambiente ospedaliero, con un team multidisciplinare (ginecologi, anestesisti, specialisti di terapia intensiva, neonatologi, ematologi).
La malattia non scompare prima della fine della gravidanza. Pertanto, nella maggior parte dei casi, il trattamento definitivo è l'interruzione della gravidanza. Se i sintomi peggiorano e rappresentano un pericolo per la madre o il bambino, può essere frequentemente necessario indurre il parto o effettuare un cesareo.
Quando si valuta e si prepara l'interruzione della gravidanza, vengono effettuati altri trattamenti di supporto e controlli:
- Ricovero in ospedale per un monitoraggio ravvicinato della madre e del bambino.
- Farmaci per controllare l'ipertensione.
- Farmaci per prevenire le convulsioni se c'è rischio di eclampsia (ad esempio, solfato di magnesio).
- Corticosteroidi per supportare la maturazione dei polmoni del bambino quando si prevede un parto prematuro.
- Trasfusione di piastrine o di sangue, se ci sono piastrine molto basse o anemia evidente.
- Controllo dell'equilibrio dei fluidi e monitoraggio della funzione polmonare per prevenire l'edema polmonare.
- Ammissione in unità di terapia intensiva se la condizione peggiora o ci sono complicazioni gravi (coagulazione intravascolare disseminata, insufficienza renale o epatica, ecc.).
- Monitoraggio della funzione renale, epatica e della coagulazione con analisi serie.
- Monitoraggio ravvicinato nel periodo post-partum, poiché la sindrome può peggiorare temporaneamente dopo il parto.
In alcuni casi, se la gravidanza è molto precoce e la madre è stabile, il team può valutare di rimandare di qualche giorno l'interruzione della gravidanza; questo viene fatto per migliorare la prognosi respiratoria del feto somministrando corticosteroidi, sempre sotto un monitoraggio molto rigoroso. Tuttavia, se la vita della madre o del bambino è in pericolo, la priorità è anticipare il parto.
Come sarà il mio parto?
Nei casi lievi, se non ci sono situazioni di emergenza e le condizioni ostetriche sono favorevoli, potrebbe esserci l'opzione di indurre il parto vaginale. In queste situazioni, si raccomanda l'uso dell'analgesia epidurale (se il numero di piastrine lo consente) e i segni vitali della madre e il benessere fetale devono essere monitorati molto attentamente.
D'altra parte, se si presentano segni di emergenza (deterioramento analitico, dolore intenso, sanguinamento, sofferenza fetale, ecc.), è probabile che venga raccomandato un cesareo d'emergenza. In tal caso, gli specialisti valuteranno attentamente il tipo di anestesia più sicura in base ai livelli di piastrine e al rischio di sanguinamento; in alcuni casi potrebbe essere necessaria l'anestesia generale. Inoltre, gli specialisti valuteranno la strategia chirurgica più appropriata e il tipo di incisione in base al numero di piastrine e al rischio di sanguinamento; se necessario, può essere effettuata una trasfusione di piastrine prima dell'intervento.
Anche il luogo in cui si svolgerà il parto è importante: poiché madre e bambino potrebbero necessitare di supporto speciale nei giorni post-partum, il parto deve avvenire in un ospedale con unità di terapia intensiva.
La maggior parte dei bambini nati nel contesto della sindrome HELLP ha una buona prognosi se viene fornita assistenza neonatale avanzata. Il loro sviluppo dipende principalmente dalla settimana di gravidanza al momento della nascita e dal peso alla nascita; anche il grado di maturità dei loro polmoni e di altri organi è importante.
Conoscere la sindrome HELLP, i suoi sintomi più caratteristici, i fattori di rischio e l'importanza dei controlli medici durante la gravidanza consente a molte madri di rispondere tempestivamente ai segnali di emergenza e di consultare senza indugi. Sebbene sia una complicazione rara, la sua potenziale gravità dimostra che informazione, prevenzione e monitoraggio ravvicinato sono fondamentali per mantenere la salute della madre e del bambino con il supporto del team sanitario.




































Commenti
(8 Commenti)