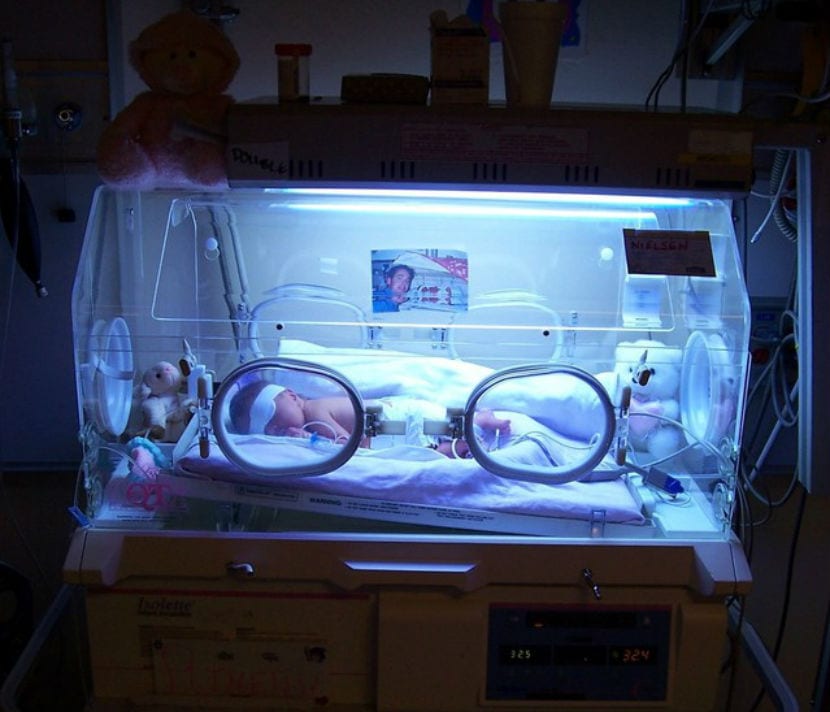
Experten warnen, dass täglich mehr Frühgeburten stattfinden und diese zunehmend früher erfolgen...
Die möglichen Ursachen sind sehr vielfältig: das steigende Alter der Mütter bei der Geburt, unterstützende Reproduktionstechniken, das Fortbestehen von Schwangerschaften, die in den ersten Wochen nicht überlebt hätten, dank medizinischer Fortschritte, chronische Krankheiten, Infektionen, Mehrlingsgeburten oder genetische Faktoren, die das Risiko während der Schwangerschaft erhöhen.
Jeder weiß, dass es neben allem, was mit Frühgeburtlichkeit zu tun hat, große Unterschiede zwischen einem Frühchen, das zwei Wochen vor dem Geburtstermin geboren wird, und einem Baby, das 12 Wochen oder mehr vor dem Termin geboren wird. Die Reife der Organe und Systeme ist nicht dieselbe, und daher sind auch die Überlebenschancen und möglichen bleibenden Auswirkungen unterschiedlich.
Die Überlebenschancen und möglichen bleibenden Auswirkungen stehen in umgekehrtem Verhältnis zur Zeit, die das Baby im Bauch seiner Mutter verbringt. Wenn die Lungen des Babys reif sind, wird die Zukunft des Frühgeborenen viel klarer, aber was passiert, wenn es in der untersten Woche der Lebensgrenze geboren wird? Was geschieht in diesem sensiblen Bereich, der als Grauzone bekannt ist?
Heute werden wir uns all diesen Babys ansehen, die in den Wochen geboren werden, die als Lebensgrenze gelten. Die Kinder, die in dem als „Grauzone“ bezeichneten Bereich geboren werden, haben hier Überlebenschancen, aber die Unsicherheit und ethischen Dilemmata sind sehr ausgeprägt.
Video ansehen: Grauzone: Überlebensgrenzen
Frühgeburtlichkeit
Die Schwangerschaftsdauer beim Menschen beträgt etwa 40 Wochen. Ein Baby gilt als „rechtzeitig“ geboren, wenn die Geburt zwischen der 37. und 42. Woche stattfindet.
Wenn das Baby vor der Zeit geboren wird, sprechen wir von Frühgeburt. International werden in Bezug auf das Gestationsalter mehrere Kategorien unterschieden:
- Extrem frühgeboren: weniger als 28 Wochen.
- Sehr frühgeboren: zwischen 28 und 32 Wochen.
- Moderat oder spät frühgeboren: zwischen 32 und 37 Wochen.
Je früher die Geburt erfolgt, desto mehr unreife Strukturen hat der Fötus. Dies betrifft viele Systeme wie Lunge, Gehirn und zentrales Nervensystem, Auge und Netzhaut, Ohr, Darm und Immunsystem. Daher zeigt das Gestationsalter nicht nur, wie viele Wochen vergangen sind, sondern auch das tatsächliche Reifegrad des Babys.
Auf globaler Ebene ist Frühgeburtlichkeit eine große Herausforderung: Jedes Jahr werden Millionen von Kindern vor der 37. Woche geboren und Komplikationen bei Frühgeburten gehören zu den häufigsten Todesursachen bei Kindern unter fünf Jahren. Die meisten Überlebenden können auf Lernschwierigkeiten, Seh- oder Hörprobleme und andere Behinderungen stoßen, die ihre Entwicklung beeinträchtigen.
Was ist die „Überlebensgrenze“?
Die Überlebensgrenze ist der Zeitraum der Schwangerschaft, in dem der Fötus die notwendige Mindestreife erreicht hat, um außerhalb des Mutterleibs überleben zu können.
Obwohl die Entwicklung des Embryos und Fötus bei allen Menschen ähnliche Muster aufweist, ist das Überleben des Babys kein geschlossenes Konzept: Es ist nicht möglich, eine einzige Woche zu bestimmen, in der alle Frühchen in jedem Fall überleben können. Die Weltgesundheitsorganisation und verschiedene wissenschaftliche Gesellschaften verwenden keine festen Zahlen, sondern Intervalle, da das Überleben auch von den Gesundheitsressourcen, Protokollen und der Erfahrung jedes Zentrums abhängt.
Bei Frühgeburten gibt es mehrere Faktoren, die berücksichtigt werden müssen, insbesondere an der Überlebensgrenze:
- Gestationsalter: wie viele Wochen vergangen sind.
- Das geschätzte Gewicht des Babys: höhere Gewichte sind mit einer besseren Prognose verbunden.
- Das Geschlecht des Babys: In vielen Studien haben Mädchen Vorteile in Bezug auf Überleben und niedrigere Morbidität gezeigt.
- Einzel- oder Mehrlingsschwangerschaft: Zwillinge oder Drillinge tragen in der Regel ein höheres Risiko.
- Fetale Lungenreifung: ob pränatale Kortikosteroide zur Reifung der Lungen angewendet wurden.
- Allgemeiner Zustand des Babys oder Neugeborenen: pH-Wert bei der Geburt, Bedarf an intensiver Reanimation, Vorhandensein von Malformationen usw.
- Qualität und Niveau der neonatologischen Intensivstation (NICU): Erfahrung des Teams, technologische Ressourcen und Handlungsprotokolle.
Aufgrund all dieser Faktoren weisen Experten darauf hin, dass die Überlebensgrenze in einem Zeitraum von einer Woche liegt und je nach Land, Krankenhaus und wissenschaftlicher Zeit leicht variieren kann.
Die Lungenreifung des Babys
Wenn wir von der fetalen Lungenreife sprechen, meinen wir die Fähigkeit der Lungen des Babys, den Austausch von Sauerstoff und Kohlendioxid durchzuführen und somit außerhalb des Mutterleibs effektiv atmen zu können.
Dies ist der wichtigste Aspekt der fetalen Entwicklung, um zu bewerten, ob das Baby geboren wird und überlebt. Ohne eine minimal funktionale Lunge ist das sofortige Überleben sehr schwierig, selbst bei fortgeschrittener mechanischer Beatmung.
Die menschliche Lunge beginnt sich bereits in den frühen Phasen der Schwangerschaft zu entwickeln und setzt den Entwicklungsprozess bis zum dritten Lebensjahr fort. Vor der 23. Woche können die Zellen, die die fetalen Lungen bilden, keinen Gasaustausch durchführen. Ab der 25. Schwangerschaftswoche beginnen sich die Lungenstrukturen zu entwickeln, die für den Gasaustausch verantwortlich sind, und es bildet sich eine grundlegende Substanz für das Atmen, der pulmonale Surfactant; dieser verhindert das Kollabieren der Alveolen beim Ausatmen.
Aus diesem Grund wird in vielen Umgebungen angenommen, dass ab der 25. Woche eine aktive Reanimation des Neugeborenen versucht werden sollte; unter der 23. Woche wird dies aufgrund der extremen Unreife und des sehr hohen Mortalitäts- und schweren Folgerisikos in der Regel nicht empfohlen. In unserer Umgebung wird empfohlen, ab der 25. Woche eine aktive Reanimation zu versuchen und unter der 23. Woche nicht zu empfehlen. Zwischen diesen Wochen entsteht eine Grauzone, in der die Entscheidungen individueller getroffen werden.
Ab der 30. Woche ist die Überlebenswahrscheinlichkeit ohne größere Folgeschäden deutlich höher, da die Lunge eine akzeptable Entwicklung zeigt. Und ab der 26. Woche können die vorhandenen Intensivstationen dem frühgeborenen Baby fortgeschrittene Atemunterstützung, externen Surfactant und eine sehr enge Überwachung zur Fertigstellung seiner Entwicklung bieten.
In den Entwicklungen der letzten Jahrzehnte hat die Einführung und Verbesserung von pränatalen Kortikosteroiden, weniger invasiver Beatmung, nasalem CPAP, strenger Kontrolle von Sauerstoff und der Verwendung von Medikamenten wie Methylxanthin die Überlebenschancen solcher kleinen Babys erheblich erhöht und einige Risiken für Atem- und neurologische Folgeschäden verringert.
Was passiert mit anderen wichtigen Organen oder Systemen?
Die Lungenreife bestimmt die Überlebenswahrscheinlichkeit zum Zeitpunkt der Geburt. Allerdings können mögliche große Folgeschäden von der Unreife eines anderen grundlegenden Systems herrühren: dem zentralen Nervensystem. Das Auge und das Ohr gehören zu den Systemen, die am stärksten von einer sehr frühzeitigen Geburt betroffen sind.
Bei diesen extrem unreifen Babys sind die wichtigsten Komplikationen auf kurze Sicht:
- Schwere intrakranielle Blutung: Blutungen im Gehirn können erhebliche neurologische Folgeschäden hinterlassen.
- Periventrikuläre Leukoenzephalopathie: Schädigung der weißen Substanz im Gehirn in der Nähe der Ventrikel, die mit zerebraler Lähmung und motorischen Problemen in Verbindung steht.
- Retinopathie der Frühgeborenen: Entwicklung abnormaler Blutgefäße in der Netzhaut, die das Sehen gefährden kann.
- Bronchopulmonale Dysplasie: Eine chronische Lungenerkrankung, die die Atmung im mittleren und langfristigen Verlauf beeinträchtigt.
- Nekrotisierende Enterokolitis: Entzündung und Zerstörung im Darm, die potenziell tödlich sein kann.
Langfristig ist eine sehr frühe Geburt mit schlechteren Ergebnissen in der neurologischen Entwicklung, mehr Krankenhausaufenthalten, Verhaltens-, sozial-emotionalen und Lernschwierigkeiten assoziiert und die Wahrscheinlichkeit, motorische, Seh- oder Hörbehinderungen zu haben, ist höher. Es gibt jedoch eine wachsende Zahl von Kindern, die bei sehr niedrigen Schwangerschaftswoche geboren werden und es schaffen, sich ohne schwere Folgen oder mit sehr wenigen Folgen zu entwickeln; dies war durch hochwertige neonatale Pflege und enge Nachsorge nach der Entlassung möglich.
Graue Schwangerschaftszone
Die graue Schwangerschaftszone bezieht sich auf den Zeitraum zwischen der 22.-23. und der 25. Schwangerschaftswoche. In diesen Wochen ist es sehr schwierig, genau zu bestimmen, ob ein Fötus mit einem akzeptablen Grad an Folgen überleben kann, da die Überlebenschancen und das Risiko schwerer Behinderungen stark von den zuvor genannten Faktoren und den verfügbaren Ressourcen abhängen.
In vielen entwickelten Ländern wird der Zeitraum zwischen der 22. und 25. Schwangerschaftswoche als periviabilität oder graue Zone angesehen. Unterhalb der unteren Grenze ist das Kind in der Regel nicht ausreichend entwickelt, um eine Überlebenschance ohne schwere Beeinträchtigungen zu haben. Oberhalb der oberen Grenze hat das Baby in der Regel eine bessere Chance auf mittelfristige und langfristige Ergebnisse.
In diesem Bereich variieren internationale Richtlinien hinsichtlich aktiver Wiederbelebung oder Komfortpflege zwischen den Ländern. Einige empfehlen, dass aktive Interventionen ab der 22. Woche beginnen, während andere vorschlagen, dies ab der 23. oder 24. Woche zu tun; immer unter Berücksichtigung der lokalen Überlebens- und Folgendaten und insbesondere des Dialogs mit den Familien.
An diesem Punkt versuchen Fachleute, die Geburt mit allen angemessenen Mitteln zu verhindern, indem sie versuchen, die Geburt so lange wie möglich hinauszuzögern, solange die Gesundheit von Mutter und Kind es zulässt. Um die Geburt zu verzögern, können Uterusrelaxantien, pränatale Kortikosteroide zur Reifung der Lunge und in einigen Fällen Magnesiumsulfat zum Schutz des Gehirns des Babys angewendet werden, während eine Überweisung auf eine hochgradige neonatale Intensivstation organisiert wird.
Was ist, wenn eine Verlängerung der Schwangerschaft unmöglich ist? Was ist, wenn die Geburt trotzdem eintritt?
In diesem Fall stehen wir vor einem großen ethischen und humanitären Dilemma. Gesundheitsfachkräfte sollten von ethischen Prinzipien geleitet werden: Autonomie (Respekt vor den informierten Entscheidungen der Eltern), Wohltätigkeit (das größtmögliche Wohl für das Baby zu gewährleisten), Nichtschädigung (Vermeidung von ungerechtfertigtem Schaden) und Gerechtigkeit (gleiche Nutzung der Ressourcen).
Die Verpflichtung, Leben zu schützen, kann im Widerspruch zur Verpflichtung stehen, die höchstmögliche Lebensqualität zu gewährleisten, aber es kann nicht im Voraus sicher gesagt werden, ob das Baby eine bestimmte Lebensqualität erreichen kann. Studien sprechen von Wahrscheinlichkeiten, aber jedes Kind hat seine eigene Geschichte.
Wer kann wissen, ob ein so frühgeborenes Baby behindert sein wird oder nicht? Wer kann im Voraus wissen, ob es überleben wird? Jeden Tag steigt die Zahl der Babys, die mit schwerer Frühgeburtlichkeit geboren werden und es schaffen, ohne bedeutende oder gar keine Folgen zu überleben; dies ist den Fortschritten in der Intensivpflege, der frühen Entwicklungsüberwachung und der Unterstützung durch die Familie zu verdanken.
Es ist nicht immer einfach, einen Mittelweg zwischen beiden Prinzipien zu finden. Es ist wichtig, das übermäßig leidende Baby zu schützen, aber es ist auch wichtig, die Chance auf Leben zu geben, wenn eine Überlebenswahrscheinlichkeit mit akzeptabler Lebensqualität besteht.
Aus diesem Grund empfehlen viele Leitfäden im grauen Bereich die gemeinsame Entscheidungsfindung. Familien sollten ehrlich und verständlich über Überlebensraten, kurz- und langfristige Komplikationen sowie mögliche neurologische, sensorische und entwicklungsbedingte Folgen informiert werden; zudem sollte auch über die Belastungen informiert werden, die ein längerer Krankenhausaufenthalt mit sich bringen kann. Es gibt universell gesehen keine „richtige“ oder „falsche“ Entscheidung, sondern nur Optionen, die im Lichte der Werte, Erwartungen und Überzeugungen der Familien sowie der vorhandenen medizinischen Daten bewertet werden.
In allen Fällen wird empfohlen, die Eltern angemessen zu informieren und ihre Meinung einzuholen. In diesem „grauen Bereich“ sind die Erwartungen, Werte und Überzeugungen der Eltern hinsichtlich der Entscheidungsfindung oder der Pflege dieses Babys von großer Bedeutung: zwischen aktiver Wiederbelebung und intensivmedizinischer Behandlung sowie Optionen wie Begrenzung der Therapieanstrengungen und palliativem und komfortablem Pflege.
Die endgültige Entscheidung sollte in Übereinstimmung mit den geburtshilflichen Fachärzten, Kinderärzten und der Familie getroffen werden. Der zu beschreitende Weg ist nicht einfach, daher ist es entscheidend, dass die Teams über klare Protokolle, aktuelle Daten zu ihren Ergebnissen sowie spezielle Schulungen in Kommunikations- und Ethikfragen verfügen und dass die Familien sich während des Prozesses unterstützt, gehört und respektiert fühlen. Das Ziel ist es, stets das beste Wohl des Babys und der Familie zu suchen, mit höchster wissenschaftlicher Genauigkeit und größtem menschlichen Respekt.



































Kommentare
(4 Kommentare)