Les experts avertissent, chaque jour, de plus en plus de naissances prématurées se produisent et celles-ci se produisent de plus en plus tôt...
Les causes possibles sont assez variées : l'âge de la mère à l'accouchement, les techniques de procréation assistée, la poursuite des grossesses qui ne pouvaient pas dépasser les premières semaines grâce aux avancées médicales, les maladies chroniques, les infections, les grossesses multiples ou les facteurs génétiques augmentant les risques prénataux.
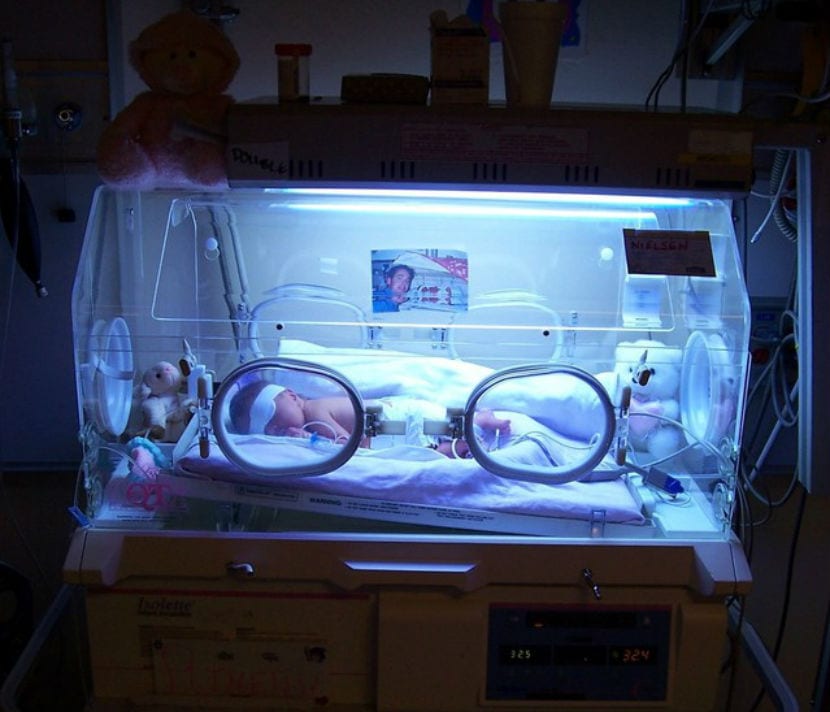
Tout le monde sait qu'il existe de grandes différences entre un bébé prématuré né deux semaines avant la date d'accouchement et un bébé né avec 12 semaines ou plus d'avance. La maturité des organes et des systèmes n'est pas la même et, par conséquent, les chances de survie et les effets permanents possibles sont également différents.
Les chances de survie et les effets permanents possibles sont inversement proportionnels au temps que le bébé passe dans le ventre de sa mère. Lorsque les poumons du bébé sont matures, l'avenir du bébé prématuré devient beaucoup plus clair, mais que se passe-t-il s'il naît à la semaine la plus basse de la limite de viabilité ? Que se passe-t-il dans cette zone délicate connue sous le nom de zone grise ?
Aujourd'hui, nous allons examiner tous ces bébés nés pendant les semaines considérées comme la limite de viabilité, les enfants nés dans ce que l'on appelle la zone grise, où la survie est possible, mais l'incertitude et les dilemmes éthiques sont assez forts.
Regardez la vidéo : Zone Grise : Limites de Survie
Prématurité
La durée de la grossesse chez les humains est d'environ 40 semaines. Un bébé est considéré comme "à terme" s'il naît entre la 37e et la 42e semaine.
Lorsque le bébé naît trop tôt, nous parlons de naissance prématurée. Au niveau international, plusieurs catégories sont distinguées en fonction de l'âge gestationnel :
- Extrêmement prématuré : moins de 28 semaines.
- Très prématuré : entre 28 et 32 semaines.
- Prématuré modéré ou tardif : entre 32 et 37 semaines.
Plus l'accouchement est précoce, plus les structures immatures du fœtus sont nombreuses. Cela affecte de nombreux systèmes tels que les poumons, le cerveau et le système nerveux central, les yeux et la rétine, l'oreille, les intestins et le système immunitaire. Par conséquent, l'âge gestationnel indique non seulement combien de semaines se sont écoulées, mais aussi le vrai niveau de maturité du bébé.
À l'échelle mondiale, la prématurité représente un grand défi : des millions d'enfants naissent chaque année avant la 37e semaine et les complications liées à la naissance prématurée sont l'une des principales causes de mortalité chez les enfants de moins de cinq ans. La plupart des survivants peuvent rencontrer des difficultés d'apprentissage, des problèmes de vision ou d'audition et d'autres handicaps affectant leur développement.
Qu'est-ce que la "Limite de Survie" ?
La limite de survie est la période de gestation à laquelle le fœtus atteint le minimum de maturité nécessaire pour survivre en dehors de l'utérus.
Bien que le développement de l'embryon et du fœtus suive des modèles similaires chez tous les humains, la survie du bébé n'est pas un concept fermé : il n'est pas possible de déterminer une seule semaine où tous les bébés prématurés pourraient survivre dans chaque situation. L'Organisation mondiale de la santé et diverses associations scientifiques utilisent des intervalles plutôt qu'un chiffre précis, car la survie dépend également des ressources de santé, des protocoles et de l'expérience de chaque centre.
Lorsqu'on est confronté à une naissance prématurée, plusieurs facteurs doivent être pris en compte, notamment à la limite de survie :
- Âge gestationnel : combien de semaines se sont écoulées.
- Poids estimé du bébé : des poids plus élevés sont associés à un meilleur pronostic.
- Sexe du bébé : de nombreuses études montrent que les filles présentent un avantage en termes de survie et de morbidité plus faible.
- Grossesse unique ou multiple : les jumeaux ou les triplés présentent généralement plus de risques.
- Maturation pulmonaire fœtale : si des corticostéroïdes prénatals ont été administrés pour maturer les poumons.
- État général du bébé ou du nouveau-né : pH à la naissance, besoin de réanimation avancée, présence de malformations, etc.
- Qualité et niveau de l'unité de soins intensifs néonatals (USIN) : expérience de l'équipe, ressources technologiques et protocoles d'action.
Pour toutes ces raisons, les experts indiquent que la limite de survie se situe dans une fourchette d'une semaine et peut légèrement varier selon le pays, l'hôpital et le temps scientifique.
Maturation Pulmonaire du Bébé
Lorsque nous parlons de maturité pulmonaire fœtale, nous faisons référence à la capacité des poumons du bébé à effectuer des échanges d'oxygène et de dioxyde de carbone, et donc à sa capacité à respirer efficacement en dehors de l'utérus.
C'est l'aspect le plus important du développement fœtal pour évaluer si le bébé va naître et survivre. Sans des poumons fonctionnels minimum, la survie immédiate est très difficile, même avec une ventilation mécanique avancée.
Les poumons humains commencent à se développer dès les premières étapes de la grossesse et continuent leur processus de développement jusqu'à la troisième année de vie. Avant la 23e semaine, les cellules qui composent les poumons fœtaux ne peuvent pas réaliser d'échanges gazeux. À partir de la 25e semaine de grossesse, les structures pulmonaires responsables des échanges gazeux commencent à se former et une substance essentielle pour respirer, le surfactant pulmonaire, se développe ; cela empêche les alvéoles de s'effondrer lors de l'expiration.
Pour cette raison, dans de nombreux milieux, il est considéré que la réanimation active du nouveau-né doit être tentée à partir de la 25e semaine ; en dessous de la 23e semaine, cela est généralement déconseillé en raison d'une immaturité excessive et d'un risque de mortalité et de séquelles graves très élevé. Dans notre environnement, il est recommandé d'essayer la réanimation active à partir de la 25e semaine et de ne pas la recommander en dessous de la 23e semaine. Une zone grise s'ouvre exactement entre ces semaines, où les décisions sont plus individualisées.
À partir de la 30e semaine, la probabilité de survie sans séquelles graves est beaucoup plus élevée, car les poumons montrent un développement acceptable. Et à partir de la 26e semaine, les unités de soins intensifs existantes peuvent offrir au bébé prématuré des supports respiratoires avancés, du surfactant exogène et une surveillance très étroite pour compléter son développement.
Au cours des dernières décennies, l'introduction et l'amélioration des corticostéroïdes prénatals, la ventilation moins invasive, le CPAP nasal, le contrôle strict de l'oxygène et l'utilisation de médicaments comme la méthylxanthine ont considérablement augmenté la survie de ces bébés si petits et réduit certains risques de séquelles respiratoires et neurologiques.
Que se passe-t-il avec d'autres organes ou systèmes essentiels ?
La maturité pulmonaire détermine la probabilité de survie à la naissance. Cependant, les séquelles possibles proviennent de l'immaturité d'un autre système essentiel : le système nerveux central. Avec les yeux et les oreilles, c'est l'un des systèmes les plus touchés par une naissance prématurée.
Les complications les plus importantes à court terme chez ces bébés extrêmement immatures sont les suivantes :
- Hémorragie intracrânienne sévère : une hémorragie dans le cerveau peut laisser des séquelles neurologiques importantes.
- Leucomalacie périventriculaire : des dommages dans la matière blanche du cerveau près des ventricules, associés à des paralysies cérébrales et à des problèmes moteurs.
- Rétinopathie du prématuré : développement anormal de vaisseaux sanguins dans la rétine, pouvant mettre en danger la vision.
- Dysplasie broncopulmonaire : une maladie pulmonaire chronique affectant la respiration à moyen et long terme.
- Entérocolite nécrosante : inflammation et destruction dans les intestins, pouvant être potentiellement mortelle.
À long terme, une naissance très prématurée est associée à de pires résultats en neurodéveloppement, à un plus grand nombre d'hospitalisations, ainsi qu'à des difficultés comportementales, socio-émotionnelles et d'apprentissage, et à une probabilité plus élevée de handicap moteur, visuel ou auditif. Cependant, il existe un nombre croissant d'enfants nés à des âges gestationnels très faibles qui parviennent à se développer sans séquelles graves ou avec très peu de séquelles; cela a été rendu possible grâce à des soins néonatals de haute qualité et à un suivi rigoureux après la sortie de l'hôpital.
Zone de grossesse grise
La zone de grossesse grise désigne la période allant d'environ 22-23 semaines à 25 semaines. À ces semaines, il est très difficile de déterminer de manière définitive si un fœtus peut survivre avec un degré acceptable de séquelles, car les chances de survie et le risque de handicaps graves varient considérablement en fonction des facteurs mentionnés précédemment et des ressources disponibles.
Dans de nombreux pays développés, la période entre 22 et 25 semaines de grossesse est considérée comme la périviabilité ou la zone grise. En dessous de la limite inférieure, l'enfant n'est généralement pas assez mature pour avoir une chance de survie sans déficits graves. Au-dessus de la limite supérieure, le bébé aura généralement une chance suffisante d'obtenir de meilleurs résultats à moyen et long terme.
Dans cette fourchette, les directives internationales montrent des différences entre les pays en termes de recommandations sur la réanimation active ou les soins de confort. Certains suggèrent que les interventions actives commencent à partir de la 22e semaine, tandis que d'autres recommandent de commencer à partir de la 23e ou 24e semaine; en tenant toujours compte des données locales sur la survie et les séquelles et en particulier du dialogue avec les familles.
À ce stade, les professionnels s'efforcent d'éviter l'accouchement par tous les moyens raisonnables, essayant de retarder l'accouchement aussi longtemps que la santé de la mère et du bébé le permet. Pour retarder l'accouchement, des médicaments tocolytiques, des corticostéroïdes prénatals pour maturer les poumons et, dans certains cas, du sulfate de magnésium pour protéger le cerveau du bébé peuvent être administrés, tout en organisant un transfert vers une unité de soins intensifs néonatals de haut niveau.
Et si prolonger la grossesse est impossible ? Si l'accouchement se produit quand même ?
Dans ce cas, nous sommes confrontés à un grand dilemme éthique et humanitaire. Les professionnels de la santé doivent être guidés par des principes éthiques : l'autonomie (respect des décisions éclairées des parents), le bénéfice (maximiser le bénéfice pour le bébé), ne pas nuire (éviter de causer un préjudice injustifié) et la justice (utilisation équitable des ressources).
L'obligation de préserver la vie peut entrer en conflit avec l'obligation de garantir la meilleure qualité de vie possible, mais il est impossible de savoir à l'avance si ce bébé pourra atteindre une certaine qualité de vie. Les recherches parlent de pourcentages, mais chaque enfant a une histoire différente.
Qui peut savoir si un bébé né aussi prématurément sera handicapé ou non ? Qui peut prédire s'il survivra ? Chaque jour, le nombre de bébés nés avec une grande prématurité et réussissant à survivre avec peu ou pas de séquelles significatives augmente ; cela est dû aux avancées réalisées en soins intensifs, au suivi du développement précoce et au soutien familial.
Trouver un juste milieu entre ces deux principes n'est pas toujours facile. Il est important d'éviter une souffrance excessive pour un bébé né aussi prématurément, mais il est également important de donner une chance de vivre lorsque des chances de survie avec une qualité de vie acceptable existent.
Pour cette raison, dans la zone grise, de nombreux guides recommandent la prise de décision partagée. Les familles doivent recevoir des informations honnêtes et compréhensibles sur les taux de survie, les complications à court et à long terme, ainsi que sur les séquelles neurologiques, sensorielles et développementales possibles ; des informations doivent également être fournies sur le fardeau que peut engendrer un long séjour à l'hôpital. Il n'existe pas de décision universellement "correcte" ou "incorrecte", seulement des options évaluées à la lumière des valeurs, des attentes et des croyances des familles et des données médicales disponibles.
Dans tous les cas, il est recommandé de fournir des informations appropriées aux parents et de recueillir leur avis. Dans cette "zone grise", les attentes, les valeurs et les croyances des parents concernant la prise de décision ou les soins à apporter à ce bébé sont très importantes : entre des options telles que la réanimation active et les soins intensifs, ainsi que la limitation des efforts thérapeutiques et la soins palliatifs et de confort.
La décision finale doit être prise en accord avec des spécialistes en obstétrique, des pédiatres et la famille. Le chemin à suivre n'est pas facile, c'est pourquoi il est essentiel que les équipes aient des protocoles clairs, des données à jour sur leurs résultats, une formation spécialisée en communication et en éthique, et que les familles se sentent soutenues, écoutées et respectées tout au long du processus. L'objectif est toujours de rechercher le meilleur intérêt du bébé et de sa famille, avec la plus grande rigueur scientifique et le plus grand respect humain.







































Commentaires
(4 Commentaires)