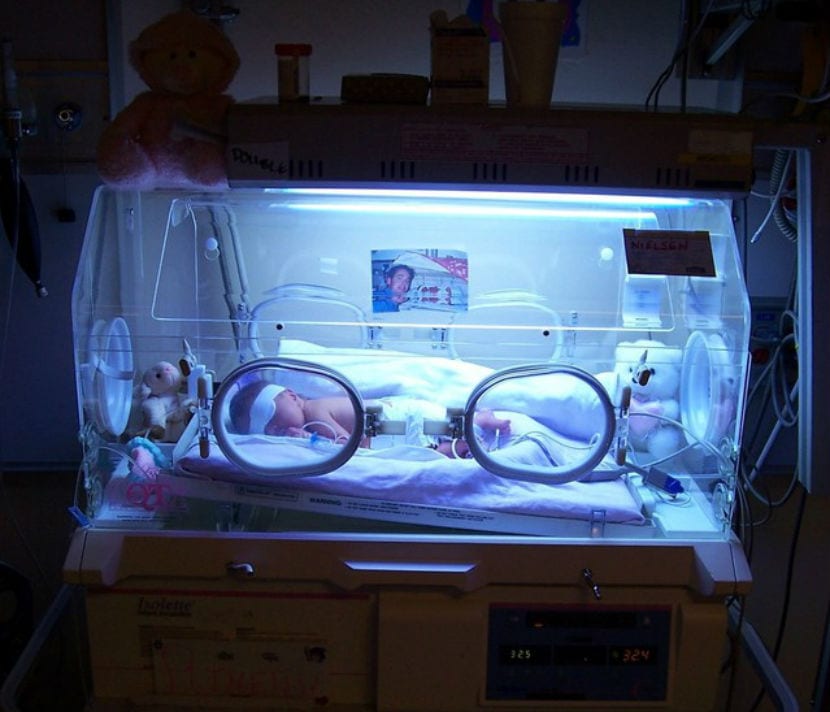
Gli esperti avvertono, ogni giorno si verificano più nascite premature e queste avvengono sempre più precocemente...
Le possibili cause sono piuttosto varie: l'età della madre al momento del parto, tecniche di riproduzione assistita, il proseguimento delle gravidanze che in passato non superavano le prime settimane grazie ai progressi della medicina, malattie croniche, infezioni, gravidanze multiple o fattori genetici che aumentano i rischi prenatali.
Oltre a tutto ciò che riguarda la prematurità, è noto a tutti che ci sono grandi differenze tra un bambino prematuro nato con due settimane di anticipo e uno nato con 12 settimane o più di anticipo. La maturità degli organi e dei sistemi non è la stessa e, di conseguenza, anche le probabilità di sopravvivenza e i possibili effetti permanenti sono diversi.
Le probabilità di sopravvivenza e i possibili effetti permanenti sono inversamente proporzionali al tempo trascorso nel grembo materno. Quando i polmoni del bambino maturano, il futuro del bambino prematuro diventa molto più chiaro, ma cosa succede se nasce alla settimana limite della vita? Cosa accade in questo delicato intervallo noto come zona grigia?
Oggi daremo un'occhiata a tutti questi bambini nati nelle settimane considerate il limite di vita, i bambini nati in quello che viene chiamato “zona grigia”, dove la sopravvivenza è possibile, ma l'incertezza e i dilemmi etici sono piuttosto intensi.
Guarda il video: Zona Grigia: Limiti di Sopravvivenza
Prematurità
La durata della gravidanza negli esseri umani è di circa 40 settimane. Un bambino è considerato “a termine” se nasce tra la 37ª e la 42ª settimana.
Quando un bambino nasce prima del tempo, parliamo di parto prematuro. A livello internazionale, vengono distinte diverse categorie in base all'età gestazionale:
- Estremamente prematuro: meno di 28 settimane.
- Molto prematuro: tra 28 e 32 settimane.
- Prematuro moderato o tardivo: tra 32 e 37 settimane.
Più precoce è il parto, maggiori sono le strutture immature del feto. Questo influisce su molti sistemi come polmoni, cervello e sistema nervoso centrale, occhi e retina, orecchie, intestino e sistema immunitario. Pertanto, l'età gestazionale non indica solo quante settimane sono trascorse, ma anche il reale livello di maturità del bambino.
A livello globale, la prematurità rappresenta una grande sfida: ogni anno milioni di bambini nascono prima della 37ª settimana e le complicanze del parto prematuro sono una delle principali cause di morte nei bambini sotto i cinque anni. La maggior parte dei sopravvissuti può affrontare difficoltà di apprendimento, problemi di vista o udito e altri ostacoli che influenzano il loro sviluppo.
Cos'è il “Limite di Sopravvivenza”?
Il limite di sopravvivenza è il periodo di gravidanza in cui il feto raggiunge il minimo livello di maturità necessario per sopravvivere al di fuori dell'utero.
Sebbene lo sviluppo dell'embrione e del feto segua schemi simili in tutti gli esseri umani, la sopravvivenza del bambino non è un concetto chiuso: non è possibile determinare una sola settimana in cui tutti i bambini prematuri possano sopravvivere in ogni situazione. L'Organizzazione Mondiale della Sanità e varie associazioni scientifiche utilizzano intervalli piuttosto che un numero preciso, poiché la sopravvivenza dipende anche dalle risorse sanitarie, dai protocolli e dall'esperienza di ciascun centro.
Quando ci troviamo di fronte a un parto prematuro, ci sono diversi fattori da considerare, specialmente al limite di sopravvivenza:
- Età gestazionale: quante settimane sono trascorse.
- Peso stimato del bambino: pesi più elevati sono associati a un miglior prognosi.
- Sesso del bambino: molti studi mostrano che le bambine hanno un vantaggio in termini di sopravvivenza e minore morbidità.
- Gravidanza singola o multipla: i gemelli o i trigemini comportano generalmente un rischio maggiore.
- Maturazione polmonare fetale: se sono stati somministrati corticosteroidi prenatali per maturare i polmoni.
- Condizione generale del neonato: pH alla nascita, necessità di rianimazione avanzata, presenza di malformazioni, ecc.
- Qualità e livello dell'unità di terapia intensiva neonatale (NICU): esperienza del team, risorse tecnologiche e protocolli d'azione.
Per tutti questi motivi, gli esperti indicano che il limite di sopravvivenza è compreso in un intervallo di una settimana e può variare leggermente a seconda del paese, dell'ospedale e del periodo scientifico.
Maturazione Polmonare del Neonato
Quando parliamo di maturità polmonare fetale, ci riferiamo alla capacità dei polmoni del neonato di effettuare lo scambio di ossigeno e anidride carbonica e quindi alla sua capacità di respirare efficacemente al di fuori dell'utero.
Questo è l'aspetto più importante dello sviluppo fetale per valutare se il neonato nascerà e sopravvivrà. Senze un polmone funzionale minimo, la sopravvivenza immediata è molto difficile, anche con ventilazione meccanica avanzata.
Il polmone umano inizia a formarsi sin dalle prime fasi della gravidanza e continua il suo processo di sviluppo fino al terzo anno di vita. Prima della 23ª settimana, le cellule che compongono i polmoni fetali non possono effettuare scambi gassosi. A partire dalla 25ª settimana di gravidanza, iniziano a formarsi le strutture polmonari responsabili dello scambio gassoso e si forma una sostanza fondamentale per respirare, il surfactante polmonare; questo previene il collasso degli alveoli durante l'espirazione.
Perciò, in molti contesti si ritiene che la rianimazione attiva del neonato debba essere tentata a partire dalla 25ª settimana; sotto la 23ª settimana, generalmente non è raccomandata a causa dell'immaturità e del rischio di mortalità molto elevato e di gravi sequele. Nel nostro contesto, si raccomanda di tentare la rianimazione attiva a partire dalla 25ª settimana e di non raccomandarla sotto la 23ª settimana. Tra queste settimane si apre una zona grigia in cui le decisioni sono più individualizzate.
A partire dalla 30ª settimana, la probabilità di sopravvivenza senza gravi sequele è molto più alta, poiché i polmoni mostrano uno sviluppo accettabile. E a partire dalla 26ª settimana, le attuali unità di terapia intensiva possono offrire al neonato prematuro sistemi di supporto respiratorio avanzati, surfattante esterno e un monitoraggio molto ravvicinato per completare il suo sviluppo.
Negli sviluppi degli ultimi decenni, l'introduzione e il miglioramento dei corticosteroidi prenatali, la ventilazione meno invasiva, il CPAP nasale, il rigoroso controllo dell'ossigeno e l'uso di farmaci come i metilxantini hanno significativamente aumentato la sopravvivenza di neonati così piccoli e ridotto alcuni rischi di sequele respiratorie e neurologiche.
Cosa succede ad altri organi o sistemi fondamentali?
La maturità polmonare determina la probabilità di sopravvivenza al momento della nascita. Tuttavia, le possibili grandi sequele derivano dall'immaturità di un altro sistema fondamentale: il sistema nervoso centrale. Gli occhi e le orecchie, insieme, sono uno dei sistemi più colpiti da un parto molto prematuro.
Le complicazioni più importanti a breve termine in questi neonati estremamente immaturi sono:
- Grave emorragia intracranica: emorragia nel cervello, può lasciare importanti sequele neurologiche.
- Leucomalacia periventricolare: danno nella sostanza bianca del cervello vicino ai ventricoli, è associato a paralisi cerebrale e problemi motori.
- Retinopatia del prematuro: sviluppo di vasi sanguigni anormali nella retina, può compromettere la vista.
- Displasia broncopolmonare: una malattia polmonare cronica che influisce sulla respirazione a medio e lungo termine.
- Enterocolite necrotizzante: infiammazione e distruzione dell'intestino, può essere potenzialmente letale.
Nel lungo termine, la nascita molto prematura è stata associata a risultati neuroevolutivi peggiori, a un numero maggiore di ricoveri ospedalieri, a difficoltà comportamentali, socio-emotive e di apprendimento, e è più probabile che si verifichino disabilità motorie, visive o uditive. Tuttavia, ci sono un numero crescente di bambini nati a età gestazionali molto basse che riescono a svilupparsi senza gravi sequel o con pochissime sequel; questo è stato possibile grazie a cure neonatali di alta qualità e a un attento monitoraggio dopo la dimissione.
Zona Grigia della Gravidanza
La zona grigia della gravidanza si riferisce al periodo compreso tra circa la 22-23a settimana e la 25a settimana. In queste settimane, è molto difficile determinare con certezza se un feto possa sopravvivere con un grado accettabile di sequel, poiché le probabilità di sopravvivenza e il rischio di gravi disabilità variano notevolmente a seconda dei fattori precedentemente menzionati e delle risorse disponibili.
In molti paesi sviluppati, le settimane di gravidanza dalla 22 alla 25 sono considerate periviabili o zona grigia. Sotto il limite inferiore, il bambino di solito non è sufficientemente maturo per avere una chance di sopravvivenza senza gravi deficit. Sopra il limite superiore, il neonato avrà generalmente una probabilità maggiore di ottenere risultati migliori a medio e lungo termine.
In questo intervallo, le linee guida internazionali mostrano differenze tra i paesi in termini di raccomandazioni per la rianimazione attiva o le cure palliative. Alcuni suggeriscono che le interventi attivi inizino dalla 22a settimana, mentre altri raccomandano di iniziare dalla 23a o 24a settimana; sempre tenendo conto delle informazioni locali sulla sopravvivenza e sulle sequel e in particolare del dialogo con le famiglie.
A questo punto, i professionisti cercano di prevenire il parto con ogni metodo ragionevole, cercando di ritardare il parto il più possibile, finché la salute della madre e del bambino lo consente. Per ritardare il parto, possono essere somministrati farmaci tocolitici, corticosteroidi prenatali per maturare i polmoni e, in alcuni casi, solfato di magnesio per proteggere il cervello del bambino, mentre viene organizzato il trasferimento a un'unità di terapia intensiva neonatale di alto livello.
E se prolungare la gravidanza non è possibile? E se il parto avviene comunque?
In questo caso, ci troviamo di fronte a un grande dilemma etico e umano. I professionisti della salute devono essere guidati da principi etici: autonomia (rispetto per le decisioni informate dei genitori), beneficenza (fornire il massimo beneficio per il bambino), non maleficenza (evitare danni ingiustificati) e giustizia (uso equo delle risorse).
Il dovere di preservare la vita può entrare in conflitto con il dovere di garantire la massima qualità della vita, ma non si può sapere con certezza in anticipo se il bambino raggiungerà una certa qualità della vita. Le ricerche parlano di percentuali, ma ogni bambino ha una storia diversa.
Chi può sapere se un bambino nato così prematuramente avrà o meno una disabilità? Chi può sapere in anticipo se sopravvivrà? Ogni giorno, aumenta il numero di neonati che nascono con prematurità estrema e riescono a sopravvivere senza sequel significative o con minime sequel; questo è stato possibile grazie ai progressi forniti in terapia intensiva, al monitoraggio dello sviluppo precoce e al supporto familiare.
Trovare un compromesso tra i due principi non è sempre facile. È importante prevenire che un bambino nato così prematuramente soffra eccessivamente, ma è anche importante dare la possibilità di vivere quando c'è una probabilità di sopravvivenza con una qualità della vita accettabile.
Per questo motivo, nella zona grigia, molti guide raccomandano la decisione condivisa. Alle famiglie devono essere fornite informazioni oneste e comprensibili sui tassi di sopravvivenza, le complicazioni a breve e lungo termine, le possibili conseguenze neurologiche, sensoriali e di sviluppo; devono anche essere informate sul carico che può derivare da un lungo ricovero. Non esiste una decisione universalmente “giusta” o “sbagliata”, ci sono solo le valori, le aspettative e le credenze delle famiglie valutate alla luce dei dati medici disponibili.
In tutti i casi, è consigliabile fornire informazioni adeguate ai genitori e raccogliere le loro opinioni. In questa “zona grigia”, le aspettative, i valori e le credenze dei genitori riguardo alla decisione o alle cure da fornire a questo bambino sono molto importanti: tra opzioni come la rianimazione attiva e il trattamento intensivo, la limitazione degli sforzi terapeutici e l'assistenza palliativa e di conforto.
La decisione finale deve essere presa in accordo con gli specialisti ostetrici, i pediatri e la famiglia. Il percorso da seguire non è facile, pertanto è essenziale che i team abbiano protocolli chiari, dati aggiornati sui propri risultati, formazione specifica in comunicazione ed etica e che le famiglie si sentano supportate, ascoltate e rispettate durante il processo. L'obiettivo è sempre quello di perseguire il miglior interesse del bambino e della famiglia, con la massima rigore scientifico e il massimo rispetto umano.



































Commenti
(4 Commenti)