Los expertos advierten que cada día ocurren más nacimientos prematuros y que estos están sucediendo cada vez más temprano...
Las posibles causas son bastante diversas: el aumento de la edad de la madre al dar a luz, las técnicas de reproducción asistida, el avance de la medicina que permite que los embarazos que antes no podían superar las primeras semanas continúen, enfermedades crónicas, infecciones, embarazos múltiples o factores genéticos que aumentan los riesgos prenatales.
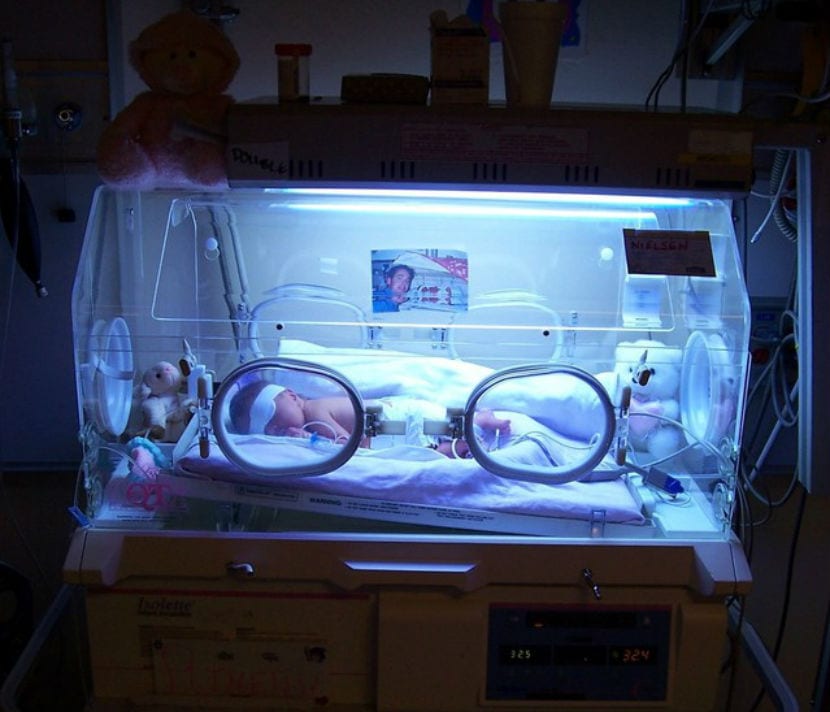
Además de todo lo relacionado con la prematuridad, todos saben que hay grandes diferencias entre un bebé prematuro que nace con dos semanas de gestación y uno que nace con 12 semanas o más. La madurez de los órganos y sistemas no es la misma y, por lo tanto, las probabilidades de supervivencia y los posibles efectos permanentes también son diferentes.
La probabilidad de supervivencia y los posibles efectos permanentes son inversamente proporcionales al tiempo que el bebé pasa en el útero de su madre. Cuando los pulmones del bebé maduran, el futuro del bebé prematuro se vuelve mucho más claro, pero ¿qué sucede si nace en la semana más baja del límite de supervivencia? ¿Qué ocurre en este delicado intervalo conocido como zona gris?
Hoy, vamos a observar a todos estos bebés que nacen en las semanas consideradas como límite de supervivencia, los niños nacidos en el lugar llamado “zona gris”, donde la supervivencia es posible, pero la incertidumbre y los dilemas éticos son bastante intensos.
Mira el video: Zona Gris: Límites de Supervivencia
Prematuridad
La duración del embarazo en humanos es de aproximadamente 40 semanas. Se considera que un bebé nace “a término” si el parto ocurre entre la semana 37 y la 42.
Cuando un bebé nace antes de tiempo, hablamos de parto prematuro. A nivel internacional, se distinguen varias categorías según la edad gestacional:
- Prematuro extremo: menos de 28 semanas.
- Prematuro muy: entre 28 y 32 semanas.
- Prematuro moderado o tardío: entre 32 y 37 semanas.
Cuanto más temprano es el parto, más estructuras del feto están subdesarrolladas. Esto afecta a muchos sistemas como el pulmón, cerebro y sistema nervioso central, ojo y retina, oído, intestino y sistema inmunológico. Por lo tanto, la edad gestacional no solo indica cuántas semanas han pasado, sino también el verdadero nivel de madurez del bebé.
A nivel global, la prematuridad es un gran desafío: millones de niños nacen cada año antes de la semana 37 y las complicaciones del parto prematuro son una de las principales causas de muerte en niños menores de cinco años. La mayoría de los sobrevivientes pueden enfrentar dificultades de aprendizaje, problemas de visión o audición y otros impedimentos que afectan su desarrollo.
¿Qué es el “Límite de Supervivencia”?
El límite de supervivencia es el período gestacional en el que el feto alcanza la madurez mínima necesaria para sobrevivir fuera del útero.
Aunque el desarrollo del embrión y del feto sigue patrones similares en todos los humanos, la supervivencia del bebé no es un concepto cerrado: No es posible determinar una única semana en la que todos los bebés prematuros puedan sobrevivir en todas las circunstancias. La Organización Mundial de la Salud y diversas asociaciones científicas utilizan rangos en lugar de un número exacto, ya que la supervivencia también depende de los recursos de salud, los protocolos y la experiencia de cada centro.
Cuando nos enfrentamos a un parto prematuro, hay varios factores que deben evaluarse, especialmente en el límite de supervivencia:
- Edad gestacional: cuántas semanas han pasado.
- Peso estimado del bebé: pesos más altos están relacionados con un mejor pronóstico.
- Sexo del bebé: en muchos estudios se ha observado que las niñas tienen una ventaja en la supervivencia y menor morbilidad.
- Embarazo único o múltiple: los gemelos o trillizos generalmente presentan un mayor riesgo.
- Madurez pulmonar fetal: si se han administrado corticosteroides prenatales para madurar los pulmones.
- Estado general del bebé o recién nacido: pH al nacer, necesidad de reanimación avanzada, presencia de malformaciones, etc.
- Calidad y nivel de la unidad de cuidados intensivos neonatales (UCIN): experiencia del equipo, recursos tecnológicos y protocolos de acción.
Por todo esto, los expertos indican que el límite de supervivencia está en un rango de una semana y puede variar ligeramente según el país, el hospital y el tiempo científico.
Madurez Pulmonar del Bebé
Cuando hablamos de la madurez pulmonar fetal, nos referimos a la capacidad de los pulmones del bebé para realizar el intercambio de oxígeno y dióxido de carbono y, por lo tanto, a su capacidad para respirar de manera efectiva fuera del útero.
Este es el aspecto más importante del desarrollo fetal para evaluar si el bebé nacerá y sobrevivirá. Sin unos pulmones funcionales mínimos, la supervivencia inmediata es muy difícil, incluso con ventilación mecánica avanzada.
El pulmón humano comienza a formarse desde las primeras etapas del embarazo y continúa su proceso de desarrollo hasta el tercer año de vida. Antes de la semana 23, las células que forman los pulmones fetales no pueden realizar el intercambio de gases. A partir de la semana 25 del embarazo, comienzan a formarse las estructuras pulmonares responsables del intercambio de gases y se produce una sustancia fundamental para respirar llamada surfactante pulmonar; esto previene el colapso de los alvéolos al exhalar.
Por lo tanto, en muchos entornos se considera que debería intentarse la reanimación activa del recién nacido a partir de la semana 25; por debajo de la semana 23, generalmente no se recomienda debido a la inmadurez extrema y al muy alto riesgo de mortalidad y secuelas graves. En nuestro entorno, se recomienda intentar la reanimación activa a partir de la semana 25 y no recomendarla por debajo de la semana 23. Entre estas semanas se abre una zona gris donde las decisiones son más individualizadas.
A partir de la semana 30, la probabilidad de supervivencia sin secuelas graves es mucho más alta, ya que los pulmones muestran un desarrollo aceptable. Y a partir de la semana 26, las unidades de cuidados intensivos existentes pueden ofrecer al bebé prematuro soporte respiratorio avanzado, surfactante exógeno y un monitoreo muy cercano para completar su desarrollo.
En los avances de las últimas décadas, la introducción y mejora de corticosteroides prenatales, ventilación menos invasiva, CPAP nasal, control estricto del oxígeno y el uso de medicamentos como metilxantinas han aumentado significativamente la supervivencia de estos bebés tan pequeños y han reducido algunos riesgos de secuelas respiratorias y neurológicas.
¿Qué pasa con otros órganos o sistemas esenciales?
La madurez pulmonar determina la probabilidad de supervivencia en el momento del nacimiento. Sin embargo, las posibles secuelas graves provienen de la inmadurez de otro sistema esencial: el sistema nervioso central. Los ojos y los oídos, junto con el sistema nervioso central, son uno de los sistemas más afectados por el nacimiento prematuro extremo.
Las complicaciones más importantes a corto plazo en estos bebés extremadamente inmaduros son:
- Hemorragia intracraneal severa: el sangrado en el cerebro puede dejar secuelas neurológicas significativas.
- Leucomalacia periventricular: daño en la sustancia blanca del cerebro cerca de los ventrículos, asociado con parálisis cerebral y problemas motores.
- Retinopatía del prematuro: desarrollo anormal de vasos sanguíneos en la retina, que puede poner en peligro la visión.
- Displasia broncopulmonar: una enfermedad pulmonar crónica que afecta la respiración a medio y largo plazo.
- Enterocolitis necrotizante: inflamación y destrucción en el intestino, que puede ser potencialmente mortal.
A largo plazo, el nacimiento muy prematuro se ha asociado con peores resultados en el neurodesarrollo, más hospitalizaciones, dificultades conductuales, socioemocionales y de aprendizaje, y una mayor probabilidad de tener discapacidades motoras, visuales o auditivas. Sin embargo, hay un número creciente de niños que nacen a edades gestacionales muy bajas y logran desarrollarse sin secuelas graves o con muy pocas secuelas; esto ha sido posible gracias a la atención neonatal de alta calidad y un seguimiento riguroso después del alta.
Zona de Embarazo Gris
La zona de embarazo gris se refiere al período entre aproximadamente la semana 22-23 y la semana 25. En estas semanas, es bastante difícil determinar con certeza si un feto podrá sobrevivir con un grado aceptable de secuelas, ya que las probabilidades de supervivencia y el riesgo de discapacidades graves varían considerablemente según los factores mencionados anteriormente y los recursos disponibles.
En muchos países desarrollados, se considera que las semanas 22 a 25 de gestación son periviables o la zona gris. Por debajo del límite inferior, el niño generalmente no ha madurado lo suficiente para tener una oportunidad de supervivencia sin deficiencias graves. Por encima del límite superior, el bebé generalmente tendrá suficiente madurez para tener una mejor oportunidad de obtener resultados a medio y largo plazo.
En este intervalo, las guías internacionales muestran diferencias entre países en cuanto a recomendaciones de reanimación activa o cuidados paliativos. Algunos sugieren que las intervenciones activas comiencen a partir de la semana 22, mientras que otros proponen que comiencen a partir de la semana 23 o 24; siempre teniendo en cuenta los datos locales de supervivencia y secuelas y, en particular, el diálogo con las familias.
En este punto, los profesionales intentan prevenir el parto por cualquier medio razonable, tratando de retrasar el parto tanto como sea posible mientras la salud de la madre y el bebé lo permita. Para retrasar el parto, se pueden administrar medicamentos tocolíticos, corticoides prenatales para madurar los pulmones y, en algunos casos, sulfato de magnesio para proteger el cerebro del bebé, mientras se organiza la transferencia a una unidad de cuidados intensivos neonatales de alto nivel.
¿Y si no es posible prolongar el embarazo? ¿Qué pasa si el parto ocurre de todos modos?
En este caso, nos enfrentamos a un gran dilema ético y humano. Los profesionales de la salud deben guiarse por principios éticos: autonomía (respeto por las decisiones informadas de los padres), beneficencia (proporcionar el mayor beneficio posible para el bebé), no maleficencia (evitar causar un daño injusto) y justicia (uso equitativo de los recursos).
La obligación de preservar la vida puede entrar en conflicto con la obligación de proporcionar la mejor calidad de vida posible, pero no se puede saber con certeza de antemano si este bebé podrá alcanzar un cierto nivel de calidad de vida. La investigación habla de porcentajes, pero cada niño es una historia diferente.
¿Quién puede saber si un bebé tan prematuro será discapacitado o no? ¿Quién puede predecir si sobrevivirá? Cada día, aumenta el número de bebés que nacen con prematuridad extrema y logran sobrevivir con mínimas o ninguna secuela significativa; esto ha sido posible gracias a los avances en cuidados intensivos, el seguimiento del desarrollo temprano y el apoyo familiar.
Encontrar un término medio entre ambos principios no siempre es fácil. Es importante prevenir un sufrimiento extremo en un bebé que nace tan prematuro, pero también es importante darle la oportunidad de vivir cuando hay una posibilidad de supervivencia con una calidad de vida aceptable.
Por lo tanto, en la zona gris, muchos guías recomiendan la toma de decisiones compartida. A las familias se les debe proporcionar información honesta y comprensible sobre las tasas de supervivencia, las complicaciones a corto y largo plazo, así como sobre las posibles secuelas neurológicas, sensoriales y de desarrollo; además, se debe informar sobre la carga que puede conllevar una larga estancia hospitalaria. No hay una decisión universalmente “correcta” o “incorrecta”, solo hay opciones evaluadas a la luz de los valores, expectativas y creencias de las familias junto con los datos médicos disponibles.
En todos los casos, se recomienda informar adecuadamente a los padres y obtener su opinión. En esta “zona gris”, las expectativas, valores y creencias de los padres son muy importantes en la toma de decisiones o en el tipo de cuidado que se le brindará a este bebé: entre opciones como la resucitación activa y el tratamiento intensivo, la limitación de los esfuerzos terapéuticos y la atención paliativa y de confort.
La decisión final debe tomarse en consenso con los especialistas obstétricos, pediatras y la familia. El camino a seguir no es fácil, por lo que es esencial que los equipos cuenten con protocolos claros, datos actualizados sobre sus propios resultados, formación especializada en comunicación y ética, y que las familias se sientan apoyadas, escuchadas y respetadas a lo largo del proceso. El objetivo es siempre buscar el mejor interés del bebé y su familia, con el más alto rigor científico y el mayor respeto humanitario.



































Comentarios
(4 Comentarios)