Il n'est pas facile de définir la violence obstétricale. Parfois, nous l'associons uniquement à l'environnement hospitalier et surtout au moment de l'accouchement. Cependant, la violence obstétricale peut également se produire pendant la grossesse et le postpartum, à travers des pratiques, des commentaires ou des décisions qui violent les droits des femmes et des bébés.
Bien que les cas diminuent progressivement, il est important de le comprendre clairement. Nommer ces expériences aide à les prévenir, à les signaler et à les guérir.
Pourquoi la violence obstétricale est-elle importante ?
À mon avis, il a été considéré que les femmes n'avaient pas la capacité de prendre leurs propres décisions pendant la grossesse et l'accouchement. Pendant de nombreuses années, la médecine a été très hiérarchique et paternaliste : l'expert décide, le patient obéit.
De plus, le fait qu'il soit nécessaire de protéger non seulement la santé de la femme, mais aussi celle du bébé a souvent été utilisé comme un prétexte pour annuler l'autonomie de la mère, et toute remise en question a été présentée comme un risque pour le fœtus.
Dans le passé, les femmes ont été considérées comme des individus devant être sous surveillance ; il a fallu de nombreuses années pour progresser vers l'égalité. La gynécologie et l'obstétrique, étant des domaines d'expertise exclusivement féminins, portent l'inégalité professionnelle/patient que d'autres spécialités axées sur les hommes ont largement pu éviter.
La nécessité de protéger la santé du bébé a traditionnellement été un excellent prétexte pour maintenir la relation de supériorité entre le professionnel de santé et la femme. Ainsi, des comportements tels que ne pas informer, minimiser la douleur, ridiculiser les peurs ou intervenir sans explication sont devenus normaux.
Aujourd'hui, grâce à de nombreuses études, nous savons que la violence obstétricale est un problème de santé publique et de droits de l'homme. Cela est lié à la dépression post-partum, au trouble de stress post-traumatique, aux difficultés d'allaitement et aux problèmes d'attachement avec le bébé. De plus, cela peut réduire le désir d'avoir plus d'enfants et affecter l'estime de soi de la femme, la vie de couple, la vie de famille et la vie professionnelle.
Qu'est-ce que la violence obstétricale ?
Lorsque la grossesse et/ou l'accouchement est évalué comme à faible risque et que le processus se déroule normalement, le rôle des professionnels de santé est de soutenir, d'aider et d'être préparés aux éventuelles complications. Nous ne devons pas intervenir tant que les choses ne se compliquent pas.
La violence obstétricale est définie comme tout acte qui perturbe le cours naturel de la grossesse, de l'accouchement ou du postpartum et médicalise ce processus sans véritable besoin ou consentement éclairé. Cela inclut également les abus verbaux, les mauvais traitements émotionnels ou la discrimination.
Ainsi, le fait que le Ministère de la Santé et les organisations internationales considèrent comme de la violence obstétricale le fait de ne pas suivre les recommandations pour un accouchement normal et une grossesse à faible risque, ou d'ignorer l'autonomie et les droits de la femme, même si cela est un indicateur médical, est inacceptable.
Les formes les plus courantes de violence obstétricale
Les comportements considérés comme de la violence obstétricale incluent :
- Intervention systématique sans démonstration ou approbation : raser régulièrement la femme pendant le processus d'accouchement et pratiquer des lavements ; rompre la poche des eaux sans nécessité ; réaliser une épisiotomie ; planifier une induction de l'accouchement sans justification médicale ; appliquer inutilement des manœuvres comme la manœuvre de Kristeller (pression sur le fond de l'utérus).
- Procédures médicales forcées ou non informées : examens vaginaux répétés par différents spécialistes sans en expliquer la raison ; réaliser une césarienne sans indication claire ou la présenter comme inévitable ; administrer des médicaments (par exemple, de l'ocytocine) pour accélérer l'accouchement sans informer des bénéfices et des risques.
- Traitement inhumain ou dégradant : crier sur la femme lors de l'accouchement, se moquer d'elle ou l'accuser de ses comportements (comme des commentaires tels que "tu cries trop" ou "tu te plains trop, tu ne te dilates pas assez") ; la traiter comme une enfant ; ignorer ses questions ou se moquer de ses peurs et de ses préférences.
- Négligence ou manque d'attention : ignorer les plaintes de douleur ou les demandes d'analgésie ; ne pas répondre à l'appel de la femme ; minimiser des symptômes importants pendant la grossesse ou la période post-partum (par exemple, des saignements, des douleurs sévères, des symptômes émotionnels graves).
- Violation de la vie privée et de la confidentialité : partager des informations privées devant des personnes qui ne participent pas à ses soins ; effectuer des examens sans protéger suffisamment l'intimité physique ; permettre aux experts d'entrer et de sortir en permanence.
- Séparation injustifiée du bébé : empêcher le contact peau à peau immédiatement après la naissance lorsque la mère et le bébé sont en bonne santé ; prendre le nouveau-né pour des raisons de "protocole", sans situation d'urgence, rendant l'allaitement et l'attachement plus difficiles.
- Discrimination : moins de respect, plus d'insécurité ou plus d'interventions inutiles en raison de la situation socio-économique, de l'origine, de la race, de l'âge ou de l'identité de genre.
Des recherches internationales estiment qu'environ la moitié des femmes ou plus dans le monde ont subi ce type de mauvais traitements ou d'interventions non consenties pendant la période de maternité. Cela montre qu'il ne s'agit pas seulement de cas isolés, mais d'un problème structurel dans notre façon de comprendre et d'organiser les services de maternité.
Il est important de noter que toute intervention médicale n'est pas de la violence obstétricale. Dans certains cas, il peut être nécessaire de modifier le plan de naissance ou d'ajouter ou de modifier des procédures pour assurer la sécurité de la mère et du bébé. La différence réside dans la présence d'une justification médicale claire et d'un véritable consentement éclairé ainsi que dans une communication respectueuse et honnête.
Sommes-nous protégés par la loi ?
En Espagne, il existe différentes lois pour protéger les patients. La plus complète est la Loi sur l'autonomie des patients, qui stipule clairement que le patient doit choisir son traitement lorsqu'il est bien informé. Il est obligatoire pour le professionnel de santé de fournir des informations correctes, claires et compréhensibles pour que ce droit puisse être exercé.
Cette réglementation stipule que toute action dans le domaine de la santé nécessite un consentement éclairé ; cela est généralement donné oralement, mais doit être demandé par écrit si l'intervention présente un risque important. La loi protège également le droit à la vie privée, à la confidentialité et à un traitement digne.
Ces dernières années, d'autres réglementations concernant la santé sexuelle et reproductive ainsi que l'accouchement respectueux ont également été renforcées ; ces lois obligent les services de santé à collecter des données sur les pratiques obstétricales, à former le personnel sur les droits des femmes et à développer des protocoles visant à réduire les interventions non fondées sur des preuves et à obtenir un consentement éclairé.
Les organisations internationales, telles que l'Organisation mondiale de la santé et les comités des Nations Unies, considèrent la violence obstétricale comme une forme de discrimination à l'égard des femmes. Elles ont appelé les États à fournir un service qui respecte la dignité humaine, l'autonomie et la sécurité physique et émotionnelle lors de l'accouchement.
Que se passe-t-il dans le domaine obstétrical ?
Bien qu'il ait été discuté depuis longtemps qu'il fallait apporter des changements, ces dernières années, la véritable ampleur du problème a été reconnue. La diminution des taux de mortalité maternelle et néonatale a offert plus d'opportunités d'évaluation et a rendu possible l'évaluation de la qualité de l'expérience de grossesse et d'accouchement de la femme.
En Espagne, la Loi sur l'autonomie des patients (adoptée en 2002) a ouvert une voie importante pour la reconnaissance des droits des individus. Par la suite, le ministère de la Santé a préparé des documents importants tels que la "Stratégie de soins pour l'accouchement normal dans le Système national de santé" en 2008 et le "Guide de pratique clinique sur les soins d'accouchement normal" en 2010. Ces documents visent à prévenir les abus de certaines techniques et pratiques et à restaurer la qualité physiologique des accouchements perdue.
Ces documents contiennent des recommandations basées sur les meilleures preuves disponibles, telles que limiter les épisiotomies de routine, éviter les lavements systématiques et le rasage, encourager le mouvement et les positions libres, soutenir le contact peau à peau précoce et l'allaitement à la demande; ils permettent également la présence d'un accompagnant choisi par la femme.
La préparation d'un plan de naissance par le ministère de la Santé a été une grande reconnaissance du droit de la femme à prendre des décisions pendant l'accouchement et la période postnatale. Ce modèle officiel permet de consigner par écrit les préférences concernant l'accompagnement, l'analgésie, les positions, le contact avec le bébé, etc. Cliquez ici si vous souhaitez l'examiner.
Cependant, la mise en œuvre réelle de ces recommandations est inégale selon l'hôpital et la communauté autonome. Alors que certaines maternités ont fait de grands progrès en matière d'accouchement respectueux, d'autres appliquent encore d'anciens protocoles avec des taux d'intervention élevés. Il est donc extrêmement important que les femmes connaissent ce cadre et puissent revendiquer un traitement conforme à leurs droits.
Comment puis-je prévenir cette situation ?
La violence obstétricale n'est jamais de la responsabilité de la femme, mais il existe des outils qui peuvent aider à réduire les risques et à augmenter votre sentiment de contrôle et de sécurité pendant la grossesse, l'accouchement et la période postnatale.
Informez-vous et choisissez votre lieu d'accouchement
Presque tous les hôpitaux, en particulier dans les grandes villes, organisent des visites guidées ou des réunions d'information pour faire connaître les protocoles et les installations de soins à la naissance. Si vous en avez la possibilité, renseignez-vous et visitez-en quelques-uns. Vous pourrez ainsi décider quel hôpital correspond le mieux à vos attentes.
Voici quelques questions qui pourraient être utiles : taux de césarienne et d'épisiotomie, si un accompagnant est toujours autorisé, si un contact peau à peau est effectué après une césarienne, si le mouvement est autorisé pendant l'accouchement ou comment la gestion de la douleur et l'analgésie sont assurées.
Plan de naissance et vos droits en tant que patiente
Renseignez-vous sur le fait que l'hôpital dispose de son propre plan de naissance. S'il n'en a pas, vous pouvez utiliser le plan de naissance du ministère de la Santé. Ce document n'est pas seulement une lettre de souhaits, mais également un outil légal : il recueille vos préférences et guide l'équipe de santé.
N'oubliez pas que vous avez le droit à un consentement éclairé. Aucune intervention (ni la rupture de la poche des eaux, ni la manœuvre de Hamilton, ni une induction sans nécessité, ni une épisiotomie de routine) ne peut être réalisée sans vous avoir expliqué au préalable les risques, les bénéfices et les alternatives, et sans avoir obtenu votre consentement explicite ; sauf en cas d'urgence.
Communication avec l'équipe de santé
Au moment de l'accouchement, parlez avec l'équipe qui travaille avec l'infirmière. Exprimez clairement vos souhaits et demandez-leur d'expliquer le protocole et le processus à suivre. Vous pouvez garder votre plan de naissance par écrit avec vous et en parler brièvement lors de votre admission à l'hôpital.
Il ne s'agit pas de refuser toutes les interventions ; demandez-leur d'expliquer pourquoi et pour quoi chaque technique est appliquée, ce qui pourrait se passer si l'on attend un peu plus ou ce qui se passerait si une autre option était préférée. Ce dialogue fait partie de votre droit à la prise de décision.
Si possible, assistez aux visites prénatales et à l'accouchement avec une personne de confiance (partenaire, famille, ami, doula). Cette personne peut vous aider à vous souvenir des informations, à vous soutenir émotionnellement et à exprimer vos besoins.
Préparation émotionnelle et éducation des mères
L'information est le plus puissant bouclier pour les futures mères. Participer à des cours de préparation à l'accouchement ou à l'éducation des mères aide à comprendre les processus physiologiques et les droits légaux, et vous permet de comprendre ce qui se passe dans votre corps, vous aidant à identifier quand quelque chose ne va pas.
Ces séances abordent des sujets tels que les pratiques cliniques appropriées lors de l'accouchement, la gestion de la douleur, l'allaitement, le post-partum et les signes d'alerte physique et émotionnelle. Elles se déroulent généralement dans des centres de santé et sont ouvertes à toutes les femmes, indépendamment de leur type d'assurance.
Grâce à ces initiatives, les femmes peuvent réaliser quels sont les meilleurs soins et services pendant l'accouchement et mieux ajuster leurs attentes à la réalité. Un plan d'accouchement réaliste basé sur des informations de qualité renforce la femme et la rend active dans ce processus.
En Cas de Véritables Urgences
Dans une véritable urgence, n'oubliez pas qu'il se peut qu'il n'y ait pas de temps pour attendre votre décision et que le professionnel de santé doive agir rapidement pour sauver votre vie ou celle de votre bébé. Même dans de telles situations, expliquer ce qui se passe de manière simple et honnête (“vous saignez beaucoup, nous devons intervenir maintenant”) peut faire une grande différence dans la manière dont vous vivez cette expérience.
Si vous avez subi des mauvais traitements après l'accouchement, si vous avez manqué d'informations ou si vous avez vécu des procédures que vous ne compreniez pas, il est recommandé de demander une copie de votre dossier médical et, si nécessaire, de consulter des associations spécialisées ou des professionnels de la santé mentale périnatale pour examiner ce qui s'est passé et obtenir du soutien.
Vivre la grossesse et l'accouchement avec respect, soutien et bonne information améliore non seulement les résultats physiques, mais préserve également votre santé émotionnelle, votre lien avec votre bébé et votre confiance en tant que mère. Connaître ce qu'est la violence obstétricale, vos droits et les outils à votre disposition est une étape importante vers des maternités plus libres, sûres et heureuses.






















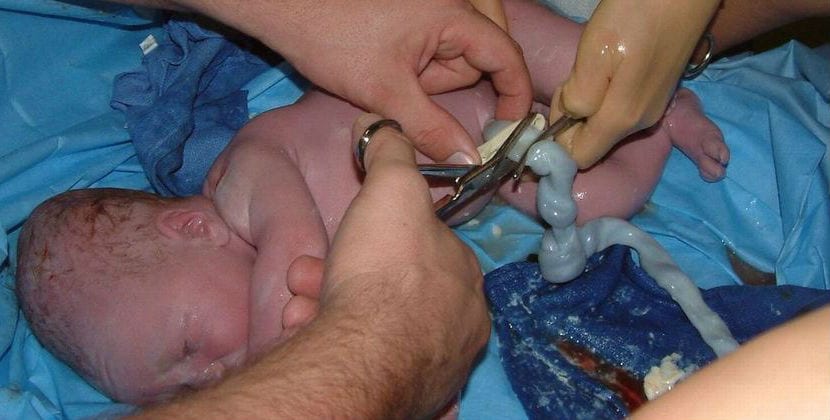















Commentaires
(7 Commentaires)